O lúpus eritematoso sistêmico (LES) é uma doença autoimune sistêmica, com apresentação clínica variável, envolvendo diversos sistemas. Ele afeta predominantemente mulheres, em idade fértil. A cantora Selena Gomez é uma figura notória portadora de LES e, em 2017, precisou passar por um transplante de rim devido às repercussões da doença.
Neste post iremos abordar o lúpus eritematoso sistêmico, sua fisiopatologia, quadro clínico e como tratar!
O que é o lúpus eritematoso?
O lúpus eritematoso sistêmico (LES) é uma doença inflamatória crônica de origem autoimune, com apresentação clínica extremamente variável. Acomete os diversos sistemas do corpo, da pele ao sistema nervoso, de forma lenta ou rápida e progressiva. É mais prevalente em mulheres, em idade fértil, numa proporção de 9 mulheres para 1 homem. É preciso mencionar que risco diminui após menopausa. Porém, quando acomete homens costuma ser mais grave.
Causa do lúpus
O LES é uma doença de etiologia desconhecida, sendo uma combinação de fatores genéticos, imunológicos, endócrinos e ambientais. Algumas mutações genéticas que são raras, mas consideradas de risco muito alto para o desenvolvimento do problema incluem: deficiências dos componentes iniciais do complemento C1q, C1r, C1s (risco maior que 90%), C4 (50%), C2 (20%) e TREX1.
É mais comum em mulheres em idade fértil, sendo 14 vezes maior o risco na síndrome de Klinefelter, o que sugere uma associação com genes do cromossomo X. Além disso, tem importante influência hormonal, principalmente do estrogênio e da prolactina.
Há vários desencadeadores ambientais identificados. Alguns medicamentos têm sido implicados, sendo a procainamida e a hidralazina os mais relacionados, agindo como a LES, causando desmetilação do DNA e alteração de autoantígenos.
Além disso, raios ultravioleta e exposição solar levam ao aumento da apoptose celular e podem aumentar predisposição. Outros fatores de risco incluem: infecções virais (especialmente pelo Epsteinn-Barr), tabagismo, exposição à sílica, deficiência de vitamina D etc.
Fisiopatologia do lúpus eritematoso
A fisiopatologia do lúpus eritematoso é complexa e ainda está sendo entendida. Fatores ambientais em pessoas geneticamente susceptíveis parece ser o que leva a ativação da autoimunidade. O dano celular causado pelos fatores ambientais gera ativação de células T e B, que se tornam sustentadas por uma resposta imune crônica e autodirecionada. A liberação de citocinas, ativação do complemento e a produção de autoanticorpos levam a danos aos órgãos, por formação de imunocomplexos.

Quais os sintomas?
O LES é uma doença multissistêmica com vários fenótipos. As características clínicas podem variar desde uma doença muito leve, com envolvimento apenas mucocutâneo, até uma doença grave com risco de vida e envolvimento de múltiplos órgãos. Vale salientar que, todos os sistemas orgânicos podem estar envolvidos. A maioria dos pacientes vão apresentar os chamados sintomas constitucionais: fadiga, mal-estar, febre, anorexia e perda de peso.
Manifestações cutâneas
Mais de 80% dos pacientes cursam também com envolvimento mucocutâneo, variando bastante a apresentação. As lesões específicas do lúpus são:
- Lúpus eritematoso cutâneo agudo (LECA, que inclui o lúpus eritematoso cutâneo subagudo localizado, malar e generalizado);
- Lúpus eritematoso cutâneo subagudo (LECS, que inclui o anular e papuloescamosas);
- Lúpus eritematoso cutâneo crônico (LECC, que inclui o lúpus eritematoso discóide clássico, hipertrófico/verrucoso, paniculite lúpica/profunda, lúpus túmido, lúpus de frieiras, lúpus discóide de mucosa e lúpus discoide liquenoide).
Quais os sintomas?
O LES é uma doença multissistêmica com vários fenótipos. As características clínicas podem variar desde uma doença muito leve, com envolvimento apenas mucocutâneo, até uma doença grave com risco de vida e envolvimento de múltiplos órgãos. Vale salientar que, todos os sistemas orgânicos podem estar envolvidos. A maioria dos pacientes vão apresentar os chamados sintomas constitucionais: fadiga, mal-estar, febre, anorexia e perda de peso.
Manifestações cutâneas
Mais de 80% dos pacientes cursam também com envolvimento mucocutâneo, variando bastante a apresentação. As lesões específicas do lúpus são:
- Lúpus eritematoso cutâneo agudo (LECA, que inclui o lúpus eritematoso cutâneo subagudo localizado, malar e generalizado);
- Lúpus eritematoso cutâneo subagudo (LECS, que inclui o anular e papuloescamosas);
- Lúpus eritematoso cutâneo crônico (LECC, que inclui o lúpus eritematoso discóide clássico, hipertrófico/verrucoso, paniculite lúpica/profunda, lúpus túmido, lúpus de frieiras, lúpus discóide de mucosa e lúpus discoide liquenoide).
O LECA pode ser localizado ou generalizado. Tem como lesão característica o rash malar (ou em borboleta), lesão eritematosa que acomete bochechas e ponte nasal. Já no LECS, a lesão pode ser semelhante a psoríase ou ter um clareamento central e descamação periférica, normalmente observada em pacientes com anticorpo anti-Ro positivo (90%).

No LECC, a forma mais comum é o lúpus eritematoso discóide, podendo ser localizado ou generalizado. As lesões são pápulas ou placas eritematosas, em forma de disco, com descamação aderente e clareamento central.
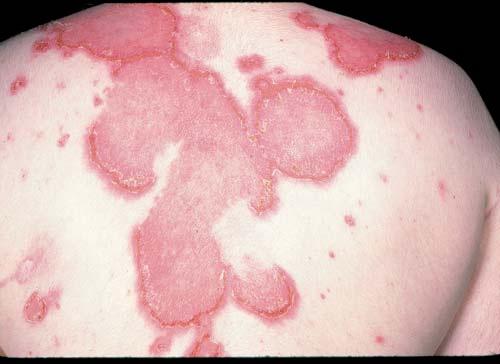
Ademais, úlceras orais e nasais são comuns e, de forma aguda e indolores. A fotossensibilidade também está presente em mais de 90% dos casos, podendo piorar ou surgir após exposição solar intensa.
A alopecia pode estar presente se lesão discóide em couro cabeludo ou por queda de cabelo devido a cabelos quebradiços. Além disso, uma vasta variedade de alterações mucocutâneas também podem estar presentes, como vasculite, nódulos reumatoides, urticária, lesões bolhosas, etc.
Veja também:
- Reumatologia: residência médica, rotina de trabalho e mais
- Estou estudando da maneira correta para a residência médica?
- Médico residente: os principais desafios e benefícios
Manifestações musculoesqueléticas
Cerca de 80 a 90% dos pacientes sofrem envolvimento musculoesquelético em algum momento do curso da doença, variando de artrite leve a artrite deformante. A artrite lúpica é tipicamente uma poliartrite inflamatória simétrica e não erosiva, que afeta predominantemente as pequenas articulações das mãos, joelhos e punhos.
Manifestações hematológicas
A anemia está presente em mais de 50% dos pacientes com LES e mais comumente é anemia de doença crônica. Pode ter também anemia hemolítica, com aumento de DHL e bilirrubina indireta. Se associado a plaquetopenia, chama-se síndrome de Evans.
Manifestações neuropsiquiátricas
A manifestação mais comum do SNC são cefaleias intratáveis, relatadas em mais de 50% dos casos. Podem ser observadas convulsões focais ou generalizadas e estão associadas à atividade da doença.
Outras manifestações do SNC incluem meningite asséptica, síndrome desmielinizante incluindo neurite óptica e mielite, distúrbios do movimento como coreia, neuropatias que mimetizam síndrome de Guillain-Barré e miastenia gravis, e disfunção cognitiva.
Pacientes com LES também apresentam alto risco de acidente vascular cerebral isquêmico. As manifestações psiquiátricas podem variar desde depressão e ansiedade até psicose.
Manifestações renais
A nefrite lúpica é uma complicação comum do LES, que ocorre no início da doença. O envolvimento pode variar desde proteinúria subnefrótica leve até glomerulonefrite progressiva difusa, levando a danos renais crônicos. Seus sinais e sintomas incluem hipertensão de início recente, hematúria, proteinúria, edema de membros inferiores e elevação da creatinina. De acordo com a biópsia, a nefrite lúpica pode ser dividida em 6 classes:
- Classe I: Nefrite lúpica mesangial mínima;
- Classe II: Nefrite lúpica proliferativa mesangial;
- Classe III: Nefrite lúpica focal;
- Classe IV: Nefrite lúpica segmentar difusa ou global difusa;
- Classe V: Nefrite lúpica membranosa;
- Classe VI: Nefrite lúpica esclerosante avançada.
Manifestações pulmonares e cardíacas
A pleurite é a manifestação pulmonar mais comum. Outras manifestações pulmonares incluem derrame pleural exsudativo, pneumonite lúpica aguda com infiltrados pulmonares bilaterais, hemorragia alveolar difusa, hipertensão arterial pulmonar, embolia pulmonar e síndrome do pulmão encolhido.
Para mais, o LES pode envolver qualquer camada do coração, incluindo o pericárdio, o miocárdio, o endocárdio e até mesmo as artérias coronárias. A pericardite associada a derrames pericárdicos exsudativos é a manifestação cardíaca mais comum. Pacientes com LES apresentam especialmente alto risco de doença arterial coronariana, seja devido à vasculite coronariana ou à aterosclerose generalizada.
Diagnóstico de lúpus
O diagnóstico pode ser desafiador, já que nenhuma característica clínica ou anormalidade laboratorial pode confirmar o diagnóstico de LES. Vários autoanticorpos foram descritos no LES, com sensibilidade e especificidade variadas.
O fator antinuclear (FAN) é o principal anticorpo e deve sempre ser pedido. Um FAN positivo é observado em mais de 97% dos casos de LES. No entanto, também pode ser observada em vários outros distúrbios e em uma proporção significativa da população saudável, e tem uma especificidade de apenas 20%.
Assim, um FAN positivo não confirma o LES, mas um FAN negativo torna-o significativamente menos provável. Além deste exame, anticorpos específicos como anti-DSDNA, anti-Smith e anti-Ro podem ser solicitados, além de outros anticorpos.
Os critérios diagnósticos de EULAR de 2019, criado pelo Colégio Americano de Reumatologia, nos ajuda a diagnosticar. Para isso, o paciente necessita ter um FAN positivo (critério obrigatório) e cumprir os demais critérios. A cada um deles são atribuídos pontos, de 2 a 10. Pacientes com 10 ou mais pontos, sendo pelo menos um critério clínico são classificados como portadores de LES. Como pode ser visto abaixo:
Os complementos C3 e C4 devem ser verificados em pacientes com LES ou com suspeita, e níveis baixos de C3 e C4 indicam consumo de complemento e podem se correlacionar com atividade da doença. Marcadores de inflamação como VHS e PCR podem estar elevados. Hemogramas completos, testes de função hepática e testes de função renal devem ser verificados para avaliar o envolvimento de órgãos.
Tratamento
O tratamento do LES visa prevenir danos aos órgãos e alcançar a remissão. A escolha do tratamento é guiada pelos órgãos envolvidos e pela gravidade do envolvimento e varia desde o tratamento mínimo (AINEs, anti maláricos) até ao tratamento intensivo (corticosteróides e imunobiológicos). A educação do paciente, medidas físicas e de estilo de vida, com cessação de tabagismo e diminuição de exposição solar, e apoio emocional desempenham um papel central no manejo do problema.
Quadros mais leves podem ser tratados com analgésicos, anti-inflamatórios e/ou corticoide em doses baixas (prednisona de 5 a 20 mg/dia), ou até mesmo com uso de corticoide tópico. Na vigência de manifestações mais graves, as doses dos corticoides podem ser bem mais elevadas (prednisona de 60 a 80 mg/dia).
Geralmente, quando há envolvimento dos rins, do sistema nervoso, pulmões ou vasculite é necessário o uso de imunossupressores, em especial a azatioprina, ciclofosfamida e micofenolato de mofetila, em doses variáveis de acordo com a gravidade do acometimento. O uso da hidroxicloroquina está indicado tanto para as formas mais leves quanto nas mais graves e deve ser mantido mesmo que a doença esteja sob controle.
Conclusão
O lúpus eritematoso sistêmico é uma doença crônica autoimune, sistêmica e potencialmente grave, que acomete os mais diversos sistemas e órgãos do corpo. É mais comum em mulheres e pode cursar com uma apresentação variada, com acometimento mucocutâneo apenas, ou ir do sistema renal ao nervoso.
Para ser diagnosticado, além do FAN positivo, existem os critérios clínicos e laboratoriais de EULAR. O tratamento é feito com anti-inflamatórios e corticoides tópicos em casos leves e corticoides em doses altas, hidroxicloroquina e imunobiológicos em casos mais graves.
Leia mais:
- Entenda como a Aterosclerose funciona
- Vitiligo: o que é, como identificar e como tratar
- Esclerose Múltipla: fisiopatologia, quadro clínico e diagnóstico
- Esclerose Lateral Amiotrófica: o que é e como tratar
- Doenças inflamatórias intestinais: o que é, sintomas e como tratar
FONTE:
- VAILLANT, Angel; et.al. Systemic Lupus Erythematosus - StatPearls - NCBI Bookshelf. National Library of Medicine00
- MOREIRA, Caio. Reumatologia Essencial. 2020




