A esclerose múltipla (EM) é a segunda principal causa de incapacidade funcional em adultos jovens em países desenvolvidos, precedida apenas pela etiologia traumática. Para mais, é a doença desmielinizante mais prevalente do sistema nervoso central (SNC).
Afeta predominantemente indivíduos entre 18 e 55 anos, apresentando incidência baixa em crianças. Além disso, a EM é rara após os 50 anos. Acomete cerca de 2 milhões de pessoas no mundo, sendo mais comum no sexo feminino (3:1). No Brasil, a prevalência da doença é de 15 para cada 100.000 habitantes.

O que é Esclerose Múltipla?
A esclerose múltipla é uma doença crônica, de provável etiologia autoimune, e que cursa com danos inflamatórios e desmielinizantes dos axônios do SNC. Esses danos ocorrem predominantemente na substância branca do encéfalo e da medula espinhal, cursando com sintomas clínicos correspondentes às áreas lesadas. E mais, o quadro clínico é caracterizado por surtos seguidos por remissões, que podem ou não deixar sequelas.
Causas da Esclerose Múltipla
A fisiopatologia da esclerose múltipla permanece desconhecida. Entretanto, sabe-se que processos inflamatórios autoimunes, com ativação de linfócitos T e recrutamento de linfócitos B e macrófagos, estão envolvidos no surgimento dos sintomas clínicos. Para mais, acredita-se que o gatilho para esta resposta imunomediada se deva a infecções por agentes como o vírus Epstein-Barr.

Essas células imunes recrutadas causam danos à bainha de mielina dos axônios. Esse processo pode ser resolutivo, ou provocar a destruição das células nervosas, cursando com gliose e degeneração crônica. É importante notar que, devido à lesão de tecidos em locais específicos (ex: núcleo do nervo óptico no tronco encefálico), o quadro clínico irá corresponder à área lesada.

Quais os sintomas?
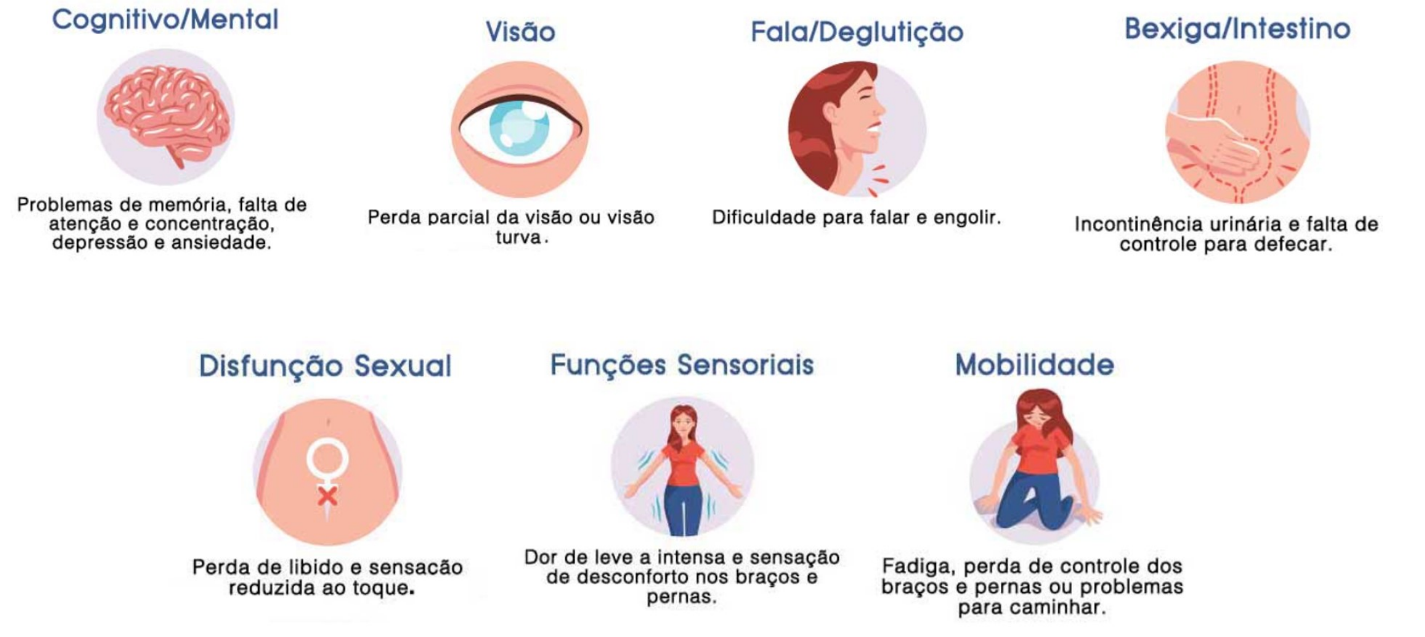
São sintomas comuns da esclerose múltipla a hipoestesia nos membros ou de um lado da face, perda visual unilateral, e a fraqueza motora ou subaguda. E ainda, a diplopia, distúrbios da marcha e parestesias. Para mais, também são comuns o acometimentos da bexiga (ex: urgência urinária, incontinência, polaciúria), vertigem e ataxia motora.
Além disso, podem estar presentes o sinal de Lhermitte, caracterizado por uma sensação de “choque elétrico” que irradia pelas costas e/ou membros inferiores após flexão do pescoço, e o fenômeno de Uhthoff, definido pela piora dos sintomas clínicos com o aumento da temperatura corporal (febre).
Como mencionado anteriormente, o quadro clínico do paciente dependerá de qual local foi acometido pela resposta inflamatória. Dessa forma, a resposta é focal, e os sintomas apresentados podem ser definidos em uma síndrome clinicamente isolada ou em uma síndrome clinicamente isolada multifocal.
Síndrome clinicamente isolada
Nesta síndrome, há uma instalação subaguda de déficits - motores, visuais ou sensitivos - com duração superior a 24 horas. Os sintomas ocorrem na ausência de febre ou infecção. Para mais, o paciente deve apresentar sintomas típicos da EM sem, entretanto, ter recebido previamente o diagnóstico de EM.
Síndrome clinicamente isolada multifocal
Esta síndrome é caracterizada pela presença de múltiplos sintomas visuais, piramidais, cerebelares e de tronco. O déficit cognitivo pode estar presente, sendo comumente em padrão disexecutivo. Entretanto, esse sintoma é raro no início do quadro.
Os sintomas da EM apresentam-se em forma de surtos, ou de maneira progressiva, a depender da resposta inflamatória do paciente. Podendo esses sintomas regredirem após o surto, ou deixar sequelas no indivíduo. Assim, as formas de apresentação são classificadas em remitente-recorrentes, secundariamente progressivas ou primariamente progressivas.
Classificação da esclerose múltipla
Forma remitente-recorrente

A forma remitente-recorrente é o padrão mais comum de apresentação da esclerose múltipla, representando 85% dos casos. É caracterizada pelo déficit focal de instalação subaguda em forma de surto, com possível resolução completa do quadro. Entretanto, após este surto, há recorrência do quadro, com possibilidade de dano neuronal irreversível, provocando sequelas e acumulando incapacidades no paciente.
Forma secundariamente progressiva

Cerca de 70% dos pacientes com a forma remitente-recorrente irão evoluir para a forma secundariamente progressiva, em torno de 10 a 20 anos. Nesta fase, há piora gradual dos sinais e sintomas, com ou sem surtos ocasionais pouco definidos, e acúmulo de incapacidades.
Forma primariamente progressiva

Nesta forma, o paciente apresenta acúmulo progressivo de incapacidades sem surtos definidos desde o início do quadro. E mais, a melhora dos sintomas após o surto é mínima e temporária. Representa 10% dos casos de EM, e a média de idade de diagnóstico dos pacientes com essa forma da doença é de 40 anos.
Diagnóstico
O diagnóstico da esclerose múltipla é de exclusão. Não há testes diagnósticos específicos e, dessa forma, ele se dá através de critérios clínicos e radiológicos, sendo preciso realizar uma pesquisa de sintomas prévios ou sinais multifocais nesses pacientes. Assim, são exames úteis no diagnóstico da EM a ressonância magnética (RNM) e a punção do líquor.
Achados na RNM
No paciente com EM, objetiva-se realizar a RNM na fase aguda dos sintomas, para avaliar a presença de lesões típicas da doença. Assim, o achado de lesões com hipersinal em T2, de morfologia pequena e ovóide, e perpendiculares à linha ependimária, são típicas.
E mais, são também típicas a distribuição periventricular, justacortical e infratentorial das lesões, bem como a localização posterior ou lateral das lesões na medula espinhal, comumente acometendo mais de um corpo vertebral. Na presença de lesões antigas, há formação de cicatrizes (gliose), que se apresentam como áreas hipointensas na RNM.

A figura A demonstra um corte axial em T2, com lesões apresentando hipersinal. Já a figura B mostra presença de múltiplas lesões de formato ovóide e hiperintensas, de localização periventricular. A figura E representa uma RNM em T1 com saturação de gordura após inserção do contraste com gadolínio, demonstrando presença de placas anelares, achado consistente de EM ativa.

Para mais, são critérios diagnósticos para a EM, baseado nos achados no exame de imagem:
- Disseminação no espaço: lesões com hipersinal em pelo menos 2 dos seguintes espaços: 1) periventricular; 2) justacortical; 3) infratentorial; e 4) medular;
- Disseminação no tempo: presença de lesão simultânea assintomática, gadolínio-presente, em nova RNM, devendo estar ausente em RNM anterior independente do tempo entre os dois exames.
Punção do líquor
A punção do líquor não é necessária para fechar o diagnóstico de esclerose múltipla. Entretanto, é um exame fundamental para realizar o diagnóstico diferencial com outras condições, como a neurite óptica infecciosa, doenças metabólicas carenciais, doenças neurodegenerativas e doença da arranhadura do gato.
Assim, é um achado típico da esclerose múltipla a presença de bandas oligoclonais de imunoglobulina IgG. Essa deve ser acompanhada de análise concomitante desta imunoglobulina no soro, e é o achado mais importante a ser pesquisado no paciente com EM. Além disso, são achados comuns e, entretanto, inespecíficos, a pleocitose leve (< 15 células/mm3) e a hiperproteinorraquia.
Como funciona o tratamento?
O tratamento da esclerose múltipla deve ser realizado durante os surtos da doença, e após o surto, a fim de modificar a progressão da doença.
Tratamento do surto da esclerose múltipla
Para tratamento do surto da doença, visa-se diminuir a resposta inflamatória. O medicamento mais estudado é a metilprednisolona, que deve ser administrada de forma intravenosa na dose de 1g/d, por 3 a 5 dias.
Tratamento modificador da doença
Para modificar a progressão da doença, utilizam-se drogas imunossupressoras e imunomoduladoras. A eficácia do tratamento consiste na diminuição dos surtos e na redução do surgimento de novas lesões. Assim, são opções de drogas de primeira linha a betainterferona 1a e 1b, o glatiramer e a teriflunomida. Já as opções de drogas de 2ª linha são o fumarato de dimetila, natalizumabe, fingolimode e o alentuzumabe.
Para averiguar o sucesso terapêutico, exames de neuroimagens devem ser solicitados de 6 meses a 1 ano, e a ausência de novas lesões indica resposta terapêutica ideal. Entretanto, considera-se falha terapêutica a ocorrência de 2 surtos ou mais, de caráter moderado a grave - com sequelas ou limitações importantes e sem resposta à pulsoterapia com metilprednisolona - em período de 12 meses.
Cuidados para prescrição
Evitar a progressão da forma remitente-recorrente para a forma secundariamente progressiva também é um grande alvo terapêutico no tratamento do paciente com esclerose múltipla. Entretanto, apenas as medicações consideradas segunda linha no tratamento da doença, consideradas agressivas, são capazes de atingir esse objetivo.
Conclusão
A esclerose múltipla é uma doença comum, que provoca diversos sintomas incapacitantes nos pacientes. Reconhecer seu quadro clínico, bem como a importância dos exames complementares para o diagnóstico da doença, são fundamentais para iniciar o tratamento precocemente e diminuir a velocidade da progressão da doença.
Leia mais:
- Demência: O Que É, Como Fazer o Diagnóstico e Tratamentos
- Como é a Residência em Neurologia, Mercado e Rotina?
- Saiba tudo sobre os tratos e fascículos da medula espinhal
FONTES:
- OLEK, M. J., MOWRY, E. Pathogenesis and epidemiology of multiple sclerosis. UpToDate.
- OLEK, M. J., HOWARD, J. Clinical presentation, course, and prognosis of multiple sclerosis in adults. UpToDate. 2022.
- OLEK, M., HOWARD, J. Evaluation and diagnosis of multiple sclerosis in adults. UpToDate. 2022. MARTINS, M. R. Manual do Residente de Clínica Médica. 2a edição. Barueri: Manole, 2017.