A rubéola é uma infecção viral de transmissão respiratória que, em indivíduos imunocompetentes, geralmente se manifesta de forma leve ou de maneira subclínica, sendo classificada como uma doença de baixo impacto na maioria dos casos durante a infância e adolescência. Contudo, a infecção em mulheres grávidas, em especial durante as primeiras doze semanas de gestação, pode resultar na transmissão vertical do vírus, ocasionando a Síndrome da Rubéola Congênita (SRC).=
Esta síndrome é caracterizada por um conjunto diversificado de anomalias congênitas que afetam múltiplos sistemas orgânicos, tais como o sistema cardiovascular, o ocular, o auditivo e o neurológico, entre outros.
Do ponto de vista epidemiológico, a Síndrome da Rubéola Congênita representa uma das principais causas de malformações preveníveis por vacinação, evidenciando a importância de programas de imunização eficazes e a necessidade de vigilância sorológica no período pré-natal.
Síndrome da Rubéola Congênita: o que médicos precisam saber?
A Síndrome da Rubéola Congênita tem sua gênese na transplacentação do vírus da rubéola a partir da gestante infectada para o feto. O período de maior vulnerabilidade ocorre durante as primeiras 12 semanas de gestação, quando o processo de organogênese está em curso, e as taxas de transmissão podem chegar em até 90%. É neste cenário que a infecção materna se traduz em uma série de complicações para o feto, com manifestações que variam em intensidade e tipo de acordo com o momento exato da infecção.
Os principais achados clínicos incluem anomalias cardíacas, alterações oculares que englobam catarata congênita e retinopatia, surdez neurossensorial – frequentemente considerada a manifestação mais precoce e comum – além de alterações neurológicas que se refletem em microcefalia, calcificações cerebrais e atraso no desenvolvimento neuropsicomotor.
Outras anomalias, como hepatoesplenomegalia, icterícia, púrpura trombocitopênica, baixo peso ao nascer, alterações pulmonares e anomalias ósseas, podem coexistir, demandando que o médico mantenha um elevado grau de suspeição diagnóstica em neonatos cujas mães apresentaram quadro infeccioso durante a gestação.
O que acontece com o feto? Fisiopatologia completa
Do ponto de vista patogênico, o vírus da rubéola pertence ao gênero Rubivirus, da família Togaviridae. Após a infecção materna, o vírus replica-se inicialmente no trato respiratório e se dissemina via viremia, alcançando a placenta onde atravessa a barreira placentária. Uma vez no compartimento fetal, o vírus infecta células em rápida proliferação e interfere em processos celulares fundamentais.
O mecanismo patológico envolve, primeiramente, a necrose não inflamatória de células do epitélio coriônico e dos endoteliais, levando a uma insuficiência vascular local e a isquemias teciduais. Ademais, o vírus exerce efeito citopático ao inibir a mitose, interferindo na montagem do citoesqueleto de actina, essencial para a divisão celular e a formação dos tecidos.
Paralelamente, a infecção ativa uma resposta imune fetal que, por meio da liberação de citocinas e interferons, pode exacerbar os danos e contribuir para a formação das malformações congênitas. Assim, a conjugação desses mecanismos – destruição celular, interrupção da mitose e resposta inflamatória – culmina em um quadro clínico que varia em gravidade, de acordo com o estágio de desenvolvimento fetal no momento da exposição ao vírus.
Síndrome da rubéola congênita: como identificar os sintomas?
O diagnóstico clínico da Síndrome da rubéola congênita inicia-se com a identificação de um conjunto característico de sinais e sintomas em neonatos. Entre os sinais mais emblemáticos, destaca-se a catarata congênita, que pode levar a comprometimento visual severo caso não haja uma intervenção precoce.
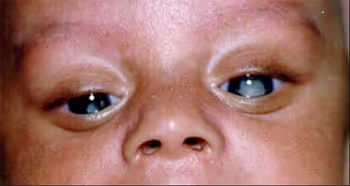
As cardiopatias congênitas, tais como a persistência do canal arterial, defeitos do septo ventricular ou atrial, e estenoses das artérias, são frequentemente observadas e demandam avaliação cardiológica especializada. A surdez neurossensorial, frequentemente diagnosticada logo no período neonatal, é outra manifestação marcante, exigindo uma abordagem multiprofissional para a reabilitação auditiva.
Outros sinais clínicos incluem a microcefalia, reflexo da interferência no desenvolvimento neurológico, além de hepatoesplenomegalia, icterícia e o baixo peso ao nascer, que evidenciam o comprometimento sistêmico decorrente da infecção fetal.
Dessa maneira, a presença concomitante de múltiplas anomalias em um recém-nascido – sobretudo com antecedente de infecção materna por rubéola – deve orientar o clínico para a suspeita de SRC e a necessidade de investigações adicionais.
Veja também:
- Saiba como é a residência médica em Pediatria na UPE
- O que é Residência em Ginecologia e Obstetrícia, áreas de atuação, rotina, habilidades e remuneração
- Cirurgia Pediátrica: o que é, residência médica e mercado de trabalho
Testes sorológicos e imagem: o padrão-ouro no diagnóstico da SRC
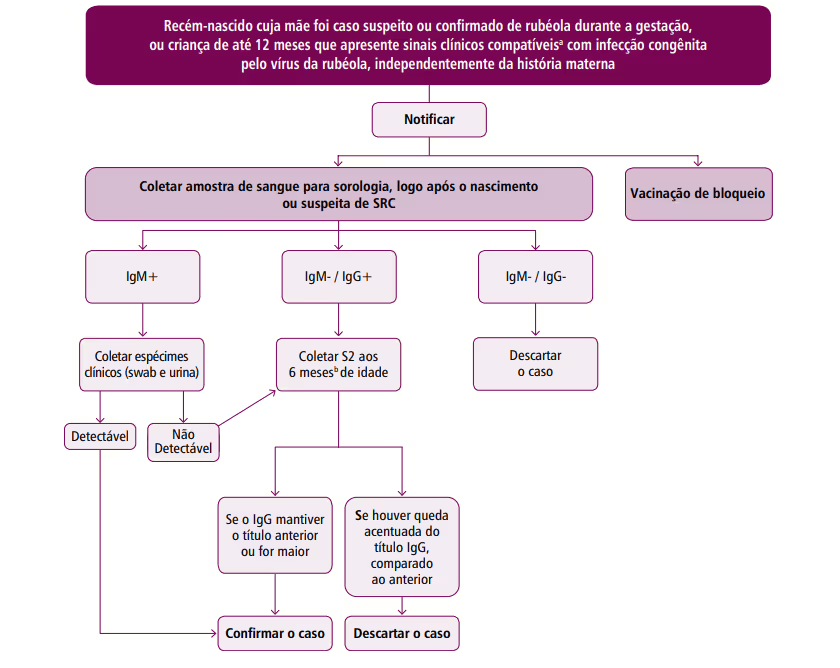
Devido a passagem transplacentária do vírus, o feto produz IgM e IgG antes mesmo do nascimento. A presença de IgM no soro do feto é indício de infecção fetal aguda, visto que esse anticorpo materno não ultrapassa a barreira placentária. Esta imunoglobulina pode ser encontrada até o 5º mês de vida em todas as crianças que tiveram contato intrauterino com o vírus e, caso seja detectado, recomenda-se o swab nasal para coleta de secreção e identificação do genótipo viral.
Já a IgG materna é capaz de ultrapassar livremente a barreira placentária. Por isso, o feto que apresenta esta imunoglobulina no soro não necessariamente foi contaminado pelo vírus. Entretanto, devido ao clearance dos anticorpos maternos no soro do lactente ocorrer até 6 meses após a infecção, a persistência da Imunoglobulina G no soro fetal após esse período é muito sugestiva da doença.
A confirmação se dá a partir da avaliação das malformações congênitas compatíveis com a Síndrome da rubéola congênita, em conjunto com o achado laboratorial de IgM positivo ou da elevação persistente dos níveis de IgG. Nesse caso, a primeira coleta deve ser feita ao nascer e no 6º mês de vida do lactente.
Da mesma forma, a suspeita pode ser descartada quando o IgM e o IgG estão ausentes em crianças com até 12 meses de vida ou quando o Imunoglobulina G for ausente na mãe. E ainda, quando o IgG diminui em velocidade compatível com a transmissão de anticorpos maternos pela placenta. Caso o exame laboratorial não seja disponível, descarta-se a possibilidade de Síndrome da Rubéola Congênita quando não houver sintomas clínicos compatíveis.
Paralelamente, o uso de exames de imagem – como o ecocardiograma para avaliação das anomalias cardíacas e a ultrassonografia craniana para detecção de alterações neurológicas – é indispensável para a identificação das lesões estruturais associadas à SRC, permitindo ao médico uma abordagem terapêutica direcionada.
Diagnóstico diferencial
O diagnóstico diferencial deve ser feito com as principais infecções congênitas, que são simplificadas pelo acrônimo “TORCHS”. Assim, é preciso diferenciar a SRC da toxoplasmose congênita (TO), podendo essa apresentar-se com calcificações intracranianas difusas no exame de imagem e coriorretinite. Além dessa, para distinguir a infecção congênita do vírus da rubéola com infecções por citomegalovírus (C), pode-se observar calcificações periventriculares nos exames de imagem, por exemplo.
Ademais, ainda com intuito de diferenciar a Síndrome da Rubéola Congênita de outras infecções, os achados de conjuntivite ou ceratoconjuntivite, e vesículas ou cicatrizes mucocutâneas são mais sugestivos de infecções congênitas por vírus do herpes simples (H). Por fim, a presença de sinais como a rinite persistente, pseudoparalisia de Parrot e o rash maculopapular são indicativos da sífilis congênita (S).
Tratamento da SRC: o que fazer após o diagnóstico?
Uma vez estabelecido o diagnóstico de SRC, ressalta-se que não existe um tratamento antiviral específico que elimine ou iniba a replicação do vírus. Dessa forma, o manejo consiste em uma abordagem sintomática e de suporte, cuja finalidade é minimizar as complicações e otimizar a qualidade de vida do paciente.
Em casos de comprometimento visual, intervenções cirúrgicas para a remoção da catarata podem ser realizadas precocemente para prevenir a ambliopia e melhorar a acuidade visual. As cardiopatias congênitas diagnosticadas podem demandar reparos cirúrgicos ou intervenções, conforme a gravidade e o impacto hemodinâmico. Para a surdez neurossensorial, a implantação de aparelhos auditivos e a participação em programas de fonoaudiologia são fundamentais para o desenvolvimento da linguagem e a integração social.
Além disso, o acompanhamento neurológico contínuo e terapias de estimulação precoce se fazem necessários para combater os atrasos no desenvolvimento neuropsicomotor, enquanto o suporte nutricional, a monitorização do crescimento e o acompanhamento de possíveis complicações tardias – como distúrbios da tireóide ou diabetes mellitus tipo 1 – devem ser integrados ao cuidado multidisciplinar do paciente.
O manejo da Síndrome da Rubéola Congênita, portanto, demanda a coordenação entre diversas especialidades para oferecer uma abordagem terapêutica global e individualizada.
Prevenção da rubéola na gravidez: o que todo médico deve saber
A profilaxia é feita através da vacinação, com as vacinas: tríplice viral e tetravalente, disponíveis no calendário vacinal. A tetravalente deve ser administrada em 3 doses: aos 2, 4 e 6 meses de vida. Já a tríplice viral deve ser aplicada em duas doses: aos 12 e 15 meses. Caso a paciente não tenha seguido o esquema vacinal para se proteger da rubéola, precisará completar as vacinas.
A tetravalente é recomendada até os 4 anos de idade, portanto, após essa faixa etária, a tríplice viral é a vacina de escolha para proteção contra a rubéola. Essa precisa ser administrada em duas doses até os 29 anos, ou apenas 1 dose se tiver entre 30 a 59 anos. Para mais, todos os profissionais de saúde não vacinados ou com esquema vacinal incompleto devem tomar a tríplice viral, independentemente da idade. Por fim, a tríplice viral é contraindicada para gestantes, por ser uma vacina de vírus atenuado.
Aprenda com especialistas: faça o extensivo Eu Médico Residente
A prova de residência médica exige do candidato não apenas conhecimento teórico, mas também a capacidade de interpretar e resolver questões de forma estratégica. Para garantir a sua aprovação na residência médica, não basta apenas estudar – é preciso um método eficiente e direcionado.
No Eu Médico Residente, oferecemos exatamente isso! Extensivos que estão numa plataforma de métricas, integrada com inteligência artificial, monta simulados e revisões personalizadas para otimizar seu desempenho. Além disso, nosso MedTrack atua como um mentor virtual, criando um cronograma de estudos ajustado às suas necessidades. Contamos também com um banco de mais de 60 mil questões comentadas, E-books detalhados, resumos, mapas mentais e flashcards.
Leia Mais:
- Atresia de esôfago: tudo que cai nas provas de residência
- Atresia tricúspide: guia completo para a prova de residência
- Diagnóstico e conduta na TGA: guia para médicos e estudantes
- Defeito do septo atrioventricular: causas, sintomas e tratamento
- Cranioestenose: entenda o que é, como diagnosticar e tratar
FONTES:
- BRASIL. Ministério da Saúde. Guia de Vigilância em Saúde. 6. ed. rev. Brasília, DF: Ministério da Saúde, 2024
- REVISTA BRASILEIRA DE ANÁLISES CLÍNICAS (RBAC). Síndrome da rubéola congênita - Revista RBAC
- SANTOS, R. P. dos et al. DA PREVENÇÃO AO TRATAMENTO: UMA REVISÃO DETALHADA DA SÍNDROME DA RUBÉOLA CONGÊNITA. . Revista Ibero-Americana de Humanidades, Ciências e Educação, v. 10, n. 8, p. 1144–1152, ago. 2024.
- MINISTÉRIO DA SAÚDE (Brasil). Síndrome da Rubéola Congênita





