A labirintite é uma condição inflamatória ou infecciosa do labirinto, estrutura anatômica localizada no ouvido interno, composta pela cóclea (responsável pela audição) e pelos canais semicirculares (envolvidos na manutenção do equilíbrio). Clinicamente, ela se manifesta por um quadro de vertigem súbita e intensa, geralmente acompanhada por sintomas auditivos como zumbido e hipoacusia sensorioneural.
Apesar de ser comumente utilizada como um termo genérico para qualquer vertigem na prática leiga, a labirintite tem definição clínica específica e deve ser diferenciada de outras disfunções vestibulares periféricas e centrais. O manejo adequado exige do médico conhecimentos sólidos em anatomia, fisiologia vestibular, diagnóstico diferencial e terapêutica baseada em evidências.
Labirintite: o que médicos e residentes precisam saber?
É essencial que médicos e residentes compreendam que a labirintite é caracterizada pela associação de sintomas vestibulares e auditivos, o que a distingue de outras condições como a neurite vestibular, que afeta exclusivamente o sistema vestibular, sem envolvimento da audição.
Na labirintite, o comprometimento coclear evidencia-se por perda auditiva sensorioneural e zumbido, geralmente unilaterais. O quadro clínico costuma ser súbito, com vertigem rotatória incapacitante, náuseas, vômitos, desequilíbrio e intolerância a movimentos cefálicos. A doença pode ser autolimitada, como nas formas virais, ou evoluir rapidamente com risco de sequelas auditivas e neurológicas, como nas formas bacterianas.
Cabe ao médico reconhecer esses padrões e aplicar testes clínicos simples, como o Head Impulse Test, o teste de Dix-Hallpike e a observação do nistagmo espontâneo, para diferenciar causas periféricas de centrais. Além disso, é fundamental compreender que, em alguns casos, sintomas vestibulares podem representar a apresentação inicial de patologias neurológicas graves, como acidente vascular cerebral (AVC) de fossa posterior ou esclerose múltipla.
Labirintite: principais causas e fatores de risco associados
A labirintite pode ser causada por diferentes mecanismos patológicos. As causas virais são as mais frequentes, geralmente decorrentes da disseminação de vírus respiratórios comuns ou neurotrópicos, como o herpes simplex tipo 1, o citomegalovírus, o vírus da caxumba e o sarampo.
A inflamação viral do labirinto tende a ser autolimitada, mas pode provocar perda auditiva irreversível em alguns casos. As formas bacterianas, embora menos comuns, são potencialmente mais graves. Podem ser otogênicas, decorrentes da progressão de uma otite média aguda ou crônica, especialmente em casos com colesteatoma, ou meningogênicas, quando há disseminação da infecção a partir de uma meningite bacteriana.
Além disso, etiologias autoimunes, como vasculites sistêmicas (ex: granulomatose com poliangeíte), devem ser consideradas, principalmente diante de envolvimento bilateral e sintomas sistêmicos. Labirintites pós-traumáticas também são descritas, principalmente em casos de fraturas do osso temporal envolvendo a cápsula ótica. Entre os fatores de risco relevantes, destacam-se a imunossupressão, infecções respiratórias recentes, histórico de otites de repetição, traumatismo cranioencefálico e idade avançada.
Como reconhecer os sintomas da labirintite: guia para médicos
O reconhecimento clínico da labirintite baseia-se na presença de sintomas vestibulares e auditivos. A vertigem costuma ser intensa, rotatória, de início súbito, com duração prolongada (horas a dias), e agravamento com movimentos da cabeça. É comum haver náuseas, vômitos, desequilíbrio postural e intolerância ao movimento. A perda auditiva sensorioneural é unilateral na maioria dos casos, podendo ser acompanhada por zumbido ou sensação de plenitude aural. O nistagmo espontâneo está frequentemente presente, com direção horizontal ou horizontal-torsional, batendo para o lado oposto ao da lesão, e com supressão à fixação visual – característica de origem periférica.
O exame neurológico deve ser cuidadosamente realizado, visando identificar sinais de acometimento central. Diagnósticos diferenciais importantes incluem a neurite vestibular (sem perda auditiva), a doença de Ménière (vertigem episódica com sintomas auditivos flutuantes), a enxaqueca vestibular (associada a cefaleia migranosa) e o AVC de fossa posterior (presença de nistagmo vertical, dismetria, diplopia ou alterações de força e sensibilidade).
Protocolo HINTS (Head-Impulse, Nystagmus, Test of Skew)
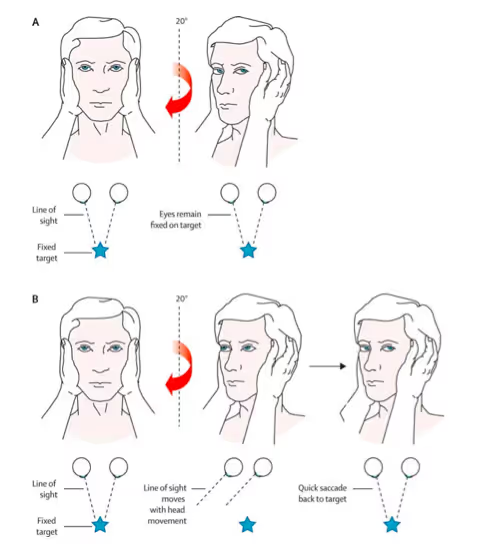
Diante de um quadro de vertigem aguda persistente (VAP), uma ferramenta clínica altamente sensível e específica para diferenciar causas periféricas (como labirintite e neurite vestibular) de causas centrais (como AVC de tronco encefálico) é o protocolo HINTS (Head-Impulse, Nystagmus, Test of Skew). Esse exame pode ser realizado à beira-leito por médicos treinados, com acurácia superior à da ressonância magnética nas primeiras 48 horas de sintomas.
O Head Impulse Test avalia o reflexo vestíbulo-ocular por meio de movimentos rápidos da cabeça: uma resposta normal (isto é, ausência de sacadas corretivas) em um paciente com vertigem aguda sugere comprometimento central, enquanto uma resposta alterada indica lesão periférica.
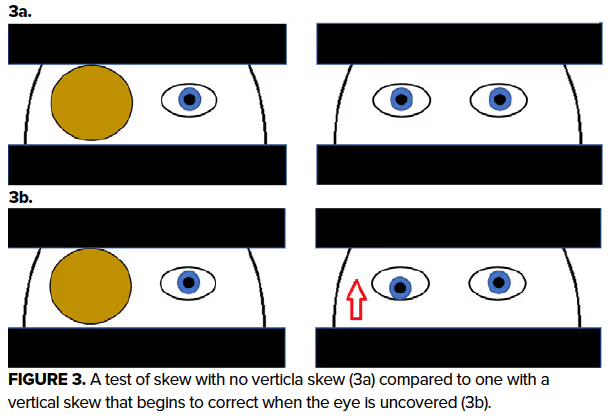
O segundo componente, a observação do nistagmo, busca identificar nistagmos verticais, bidirecionais ou que não suprimem com fixação ocular, todos sugestivos de acometimento central. Por fim, o Test of Skew avalia desalinhamento vertical ocular por meio do teste de alternância do cover-uncover; a presença de skew deviation (desvio vertical do olho ao ocluir o contralateral) é fortemente indicativa de lesão central.
O exame clínico vestibular, incluindo os testes clássicos de Romberg, Fukuda e Dix-Hallpike, associado à aplicação sistemática do HINTS nos pacientes com VAP, constitui uma estratégia diagnóstica de alta precisão na distinção entre labirintite/neurite vestibular e eventos isquêmicos de tronco encefálico.
Testes vestibulares e audiometria: ferramentas-chave no diagnóstico
Embora a labirintite seja uma condição cuja suspeita inicial decorre fundamentalmente do exame clínico detalhado, os exames complementares são cruciais para consolidar o diagnóstico, caracterizar o tipo e grau de envolvimento coclear e vestibular, e excluir outras causas neurológicas ou otológicas.
A audiometria tonal liminar é o primeiro exame audiológico indicado, permitindo a quantificação da perda auditiva sensorioneural, usualmente unilateral, com maior comprometimento nas frequências agudas. A audiometria vocal, por sua vez, avalia a inteligibilidade da fala e é útil para definir o impacto funcional da perda auditiva.
Na avaliação vestibular propriamente dita, o vectoeletronistagmografia (VENG) é uma ferramenta clássica, que documenta o padrão e a intensidade dos nistagmos espontâneos, posicionais e provocados, além de fornecer a resposta aos testes calóricos, que avaliam a função do canal semicircular horizontal por meio de estímulos térmicos (geralmente com água ou ar).
A resposta calórica reduzida ou ausente é sugestiva de hipofunção vestibular periférica, sendo típica em casos de labirintite. Contudo, limitações técnicas e desconforto do paciente muitas vezes exigem exames mais modernos.
O vídeo Head Impulse Test (vHIT) tem ganhado destaque por ser uma avaliação objetiva, rápida e bem tolerada do reflexo vestíbulo-ocular (RVO) em alta frequência, detectando déficits funcionais nos canais semicirculares de forma isolada. Em pacientes com labirintite, o vHIT geralmente mostra ganho reduzido do RVO ipsilateral e presença de sacadas corretivas, confirmando a disfunção periférica aguda.
Para avaliar o equilíbrio postural e a integração sensório-motora, a posturografia dinâmica computadorizada pode ser indicada, especialmente em pacientes com sintomas vestibulares persistentes. Ela fornece métricas objetivas sobre o uso da visão, propriocepção e função vestibular no controle postural, sendo útil no planejamento de reabilitação vestibular.
Veja Também:
- Rotina da residência médica em Otorrinolaringologia no IMIP: saiba como é
- Principais Diferenças entre o ENARE e o ENAMED: O que Mudou?
- Neurologia: O que é, residência médica e mercado de trabalho
Outros testes audiológicos de maior complexidade incluem a eletrococleografia, indicada quando se suspeita de hidropsia endolinfática (ex: doença de Ménière), e os potenciais evocados auditivos de tronco encefálico (PEATE/BERA), que avaliam a integridade da via auditiva até o tronco cerebral, podendo identificar acometimento retrococlear, comum em disfunções centrais.
Em quadros atípicos, refratários ou com sinais neurológicos associados, a ressonância magnética com contraste da fossa posterior e do osso temporal é o exame de escolha. Ela permite descartar condições como esclerose múltipla, neurinomas do acústico, abscessos labirínticos, labirintite ossificante e infecções do sistema nervoso central.
Já a tomografia computadorizada de osso temporal é mais indicada em casos com suspeita de fístula perilinfática, trauma ou otite média complicada, fornecendo imagens detalhadas da anatomia óssea do labirinto e estruturas adjacentes.
Portanto, uma abordagem diagnóstica completa em pacientes com suspeita de labirintite exige a integração de testes clínicos dirigidos com exames audiológicos e vestibulares objetivos. Essa sistematização é fundamental para definir a topografia e a extensão da lesão, orientar o tratamento, e monitorar a recuperação funcional vestibulococlear ao longo do tempo.
Conduta médica na labirintite: manejo de casos agudos e crônicos
O manejo da labirintite depende da causa subjacente e da gravidade do quadro clínico. Na forma viral, que é a mais comum, o tratamento é geralmente sintomático, com o uso de antieméticos (como metoclopramida e ondansetrona) e antivertiginosos (dimenidrinato, meclizina, clonazepam) por períodos curtos, visando não prejudicar a compensação vestibular central. Corticoides sistêmicos, como a prednisona, podem ser utilizados com o objetivo de reduzir a inflamação e preservar a função auditiva, embora a evidência científica seja limitada. O repouso é indicado nas fases mais intensas da crise, com progressivo retorno às atividades conforme melhora dos sintomas.
Já a labirintite bacteriana é uma emergência médica. Nesses casos, o tratamento envolve hospitalização e antibioticoterapia intravenosa empírica de amplo espectro, ajustada conforme culturas (de secreção otológica e líquor, se obtido). Regimes com ceftriaxona, vancomicina ou cefepime são frequentemente utilizados.
A avaliação por otorrinolaringologista é mandatória, com possibilidade de procedimentos cirúrgicos como timpanocentese, drenagem de abscesso ou mastoidectomia. A corticoterapia adjuvante pode ser considerada com o intuito de reduzir a inflamação local e proteger a cóclea.
Na fase subaguda ou crônica, a reabilitação vestibular é essencial. A fisioterapia vestibular, baseada em exercícios de habituação, adaptação e substituição sensorial, favorece a neuroplasticidade e acelera a compensação central, reduzindo sintomas de vertigem e desequilíbrio.
O acompanhamento audiológico também é importante, com indicação de aparelhos auditivos nos casos de perda auditiva persistente. Em pacientes com sintomas prolongados, ansiedade, depressão ou fobia ao movimento, deve-se considerar suporte psicológico ou psiquiátrico. A abordagem multidisciplinar é fundamental para a recuperação funcional e a melhora da qualidade de vida.
Aprenda com especialistas: faça o extensivo Eu Médico Residente
A prova de residência médica exige do candidato não apenas conhecimento teórico, mas também a capacidade de interpretar e resolver questões de forma estratégica. Para garantir a sua aprovação na residência médica, não basta apenas estudar – é preciso um método eficiente e direcionado.
No Eu Médico Residente, oferecemos exatamente isso! Extensivos que estão numa plataforma de métricas, integrada com inteligência artificial, monta simulados e revisões personalizadas para otimizar seu desempenho. Além disso, nosso MedTrack atua como um mentor virtual, criando um cronograma de estudos ajustado às suas necessidades. Contamos também com um banco de mais de 60 mil questões comentadas, E-books detalhados, resumos, mapas mentais e flashcards.
Leia Mais:
- Você domina o manejo do acidente vascular cerebral isquêmico (AVCi)?
- Você domina o manejo da doença meningocócica?
- Infecções do sistema nervoso central: diagnóstico, tratamento e mais!
- Encefalopatia hepática: o que é, quais sintomas e como tratar
- Doença do neurônio motor: tipos, como diferenciar e principais doenças
FONTES:
- Harrison's Principles of Internal Medicine. 21. ed. [S. l.: s. n.], 2022.
- Manual do Residente de Clínica Médica . 3. ed. Santana de Parnaíba [SP]: Manole, 2023.
- Reichenberg J, et al. Labyrinthitis: diagnosis and treatment. Curr Treat Options Neurol. 2020;22(8):26.




