Os Miomas, também chamados de fibromas ou leiomiomas, são tumorações uterinas benignas relativamente comuns e prevalentes da idade reprodutiva feminina. Apesar de não serem crescimentos malignos ou ameaçadores à vida, os miomas podem causar uma série de desconfortos e incômodos às mulheres que os têm. Além disso, constitui cerca de 5% das causas de infertilidade.
Para mais, apresenta alguns fatores de risco importantes. Entre eles, a idade, o fator mais relevante, tendo maior incidência a partir dos 35 anos e, comumente, regredindo após a menopausa.
E mais, a etnia negra - com aumento da incidência em até 9 vezes em relação à mulheres brancas- a história familiar e a obesidade. E como fatores de proteção, há a paridade, o tabagismo e o uso de anticoncepcional combinado. Esse último reduzindo a incidência do mioma em 17% a cada 5 anos de uso.
Essa é uma das principais indicações cirúrgicas ginecológicas, representando 2/3 das indicações de histerectomia em mulheres entre 35 e 50 anos. Dessa forma, a valorização da história clínica trazida pela paciente é o ponto chave do diagnóstico e manejo dessa condição, visto que ela guiará a escolha terapêutica. Vamos relembrar abaixo as principais características, classificações e métodos de investigação para a Miomatose Uterina!
Qual o quadro clínico da miomatose uterina?
Cerca de 50% das mulheres são assintomáticas. Por isso, são diagnosticadas através de achados incidentais em exames ultrassonográficos e ginecológicos. Entretanto, quando sintomáticas, podem estar presentes a metrorragia (sangramento uterino anormal), dismenorreia (dor durante o período menstrual) e sintomas compressivos, devido ao aumento do diâmetro uterino.
E mais, dores pélvicas acíclicas, dispareunias (dor durante o ato sexual) e sintomas gastrointestinais. E ainda, infertilidade -comum em miomas submucosos- abortamentos, pelo tumor dificultar a implantação do embrião, e hiper/hipomenorréia.
Definição e Classificação da Miomatose Uterina
O Mioma Uterino, também chamado de Leiomioma Uterino, é um tumor benigno formado por fibras de músculo liso e entrelaçado por tecido conjuntivo. Essas formações são extremamente comuns, sendo esperado que 80% das mulheres negras e 70% das mulheres brancas sejam diagnosticadas com a condição, em variados graus, durante a vida. Também é tida como uma das 4 principais causas de Sangramento Uterino Anormal de causa anatômica.
Os miomas podem ser classificados em corporais, que representam 98% dos casos, ou em cervicais. Quando corporais, podem ter localização subserosa, intramural ou submucosa.
Mioma subseroso
Localiza-se entre a camada serosa que reveste o útero e o miométrio.
Mioma intramural
Localiza-se no miométrio, camada muscular lisa do útero.
Mioma submucoso
Localiza-se entre o endométrio, camada intracavitária do útero, e o miométrio. Além disso, quando um mioma nessa região é pediculado e desprende-se, exteriorizando para o colo uterino, é denominado mioma parido.
Além dessas classificações, há também o mioma parasita. Sendo assim denominado porque perde o contato com o útero e passa a receber sangue de outros órgãos.
A compreensão de um Leiomioma ocorre na relação do seu número, volume e localização, que vão estar intimamente relacionados com a sintomatologia da paciente, além de guiar o tratamento. A partir disso, a principal subclassificação da miomatose uterina ocorre com o critério topográfico feito pela Federação Internacional de Ginecologia e Obstetrícia (FIGO), com auxílio do grupo Morphological Uterus Sonographic Assessment (MUSA):

Principais causas
Os leiomiomas são mais frequentemente encontrados em mulheres entre 30 e 40 anos de vida e raramente acontecem em adolescentes. Além de serem mais prevalentes em mulheres negras, nulíparas, obesas, com história familiar de miomatose uterina e aquelas com início menstrual antes dos 11 anos.
Essa associação dos miomas iniciar da fase de reprodução, aumentarem durante a gravidez e regredirem após a menopausa sugere uma relação causal dos hormônios ovarianos. A princípio são hiperestrogênicos, mas acredita-se que o estrogênio aja como indutor da expressão dos receptores de progesterona, tornando os miomas também responsivos a esse hormônio.
O estrogênio estimula a formação da matriz celular, como os fibroblastos, proteoglicanos e a fibronectina, permitindo o sustento das células tumorais. Já a progesterona atua aumentando a atividade mitótica das células e inibindo a apoptose. Dessa forma, está diretamente relacionada com o crescimento do tumor. Para mais, quando a mulher entra na menopausa, e a secreção desses hormônios diminui, há uma regressão espontânea desse tumor.
Ademais, o estradiol age tanto diretamente na proliferação das células musculares lisas quando com o auxílio de fatores de crescimento EGF (do inglês epidermal growth factor), IGF-1 (do inglês insulin like growth factor-I) e insulina.
Diagnóstico
O diagnóstico dos Leiomiomas Uterinos é feito principalmente com base na clínica e exame físico da paciente, mas podemos lançar mão de investigações complementares quando necessário.
História Clínica
Na história clínica, a maioria dos miomas não vão gerar dor ou desconforto, porém a queixa mais trazida ao consultório vai ser o sangramento genital aumentado em volume e/ou duração. Esse sangramento pode levar à anemia nas mulheres em idade fértil.
Já nas mulheres pós-menopausa, o sangramento não é tão comum e quando ocorre deve-se atentar para fazer o diagnóstico diferencial com outras causas de sangramento uterino anormal nessa faixa etária, como hiperplasia e neoplasia maligna de endométrio, com biópsia desse material.
Quando os miomas aumentam muito em tamanho, eles podem gerar "sintomas de massa", que nada mais são do que sintomas compressivos, como o aumento de frequência urinária por avanço em direção à bexiga, sensação de peso, aumento de volume abdominal ou até palpação do mioma na parede abdominal pela própria paciente. Apesar de infrequentes, as dores durante a menstruação, a dor pélvica, a dificuldade de iniciar e manter uma gestação podem estar presentes.
Visto que os sintomas são intimamente relacionados com as características dos miomas, pode-se correlacionar a subclassificação aos sintomas mais comuns: miomas subserosos causam mais "Sintomas de massa" e compressão de órgãos adjacentes, miomas intramurais geram sangramento e dismenorreia e miomas submucosos levam a sangramento desregulado e problemas de reprodução.
Exame Físico
Ao exame físico, deve-se atentar a 3 pontos: sinais gerais de anemia, palpação abdominal e exame ginecológico bimanual. Nos sinais de anemia, podemos ter: palidez na pele e nas mucosas, apatia, tontura, cansaço generalizado, falta de apetite, sonolência e taquicardia ou palpitações. Lembrando que podem estar presentes em maior ou menor grau.
No exame da parede abdominal, deve-se iniciar pela inspeção em busca de abaulamentos, seguida de percussão e palpação em busca de tumorações. Já na avaliação ginecológica, começa-se com o exame especular para descartar outras causas de sangramento genital além da avaliação geral, e segue com a toque bimanual em busca de útero palpável, aumentado, rígido, liso ou irregular.
Exames Complementares
Frequentemente as características clínicas da história e exame físico serão suficientes para fechar o diagnóstico. Nos casos onde houver dúvida ou necessidade de melhor caracterização dos miomas, a melhor escolha é o uso de Ultrassonografia Pélvica via vaginal (útil para miomas submucosos e pequenos miomas intramurais) e Via Abdominal (adequado para grandes miomas intramurais e subserosos).
Quais as complicações da Miomatose Uterina?
As complicações podem ser de caráter sintomatológico, como o sangramento anormal, dor pélvica e a manifestação de problema em outros órgãos (bexiga e intestinos) pela compressão feita pelo tumor. Elas também podem ser de caráter secundário, gerando outros prejuízos, sendo eles a infertilidade e os abortamentos espontâneos.
Durante a gestação, os efeitos hormonais podem levar ao crescimento de miomas, principalmente no primeiro trimestre. Nesses casos, eles podem tanto regredir espontaneamente quanto permanecerem inalterados. Sua presença traz as chances de apresentação fetal anormal, parto pré-termo, necessidade de parto cirúrgico e aborto espontâneo.
Tratamentos
O tratamento dependerá dos sintomas e características clínicas individuais da paciente. Naquelas sem queixas ou sinais de complicação, não é necessário tratamento, apenas exame ginecológico de rotina. Nas pacientes com sintomatologia ou complicações, a terapia é indicada e pode ser clínica ou cirúrgica.
Tratamento Clínico
O tratamento clínico tem como único objetivo o alívio e controle da sintomatologia, tendo em mente que há melhora após a menopausa (a menor estimulação hormonal dessa fase leva o útero e o endométrio a regredir de tamanho). Dentre os medicamentos utilizados para essa diminuição de sintomas e sinais da Miomatose Uterina, os mais utilizados e eficazes são os descritos na tabela abaixo:
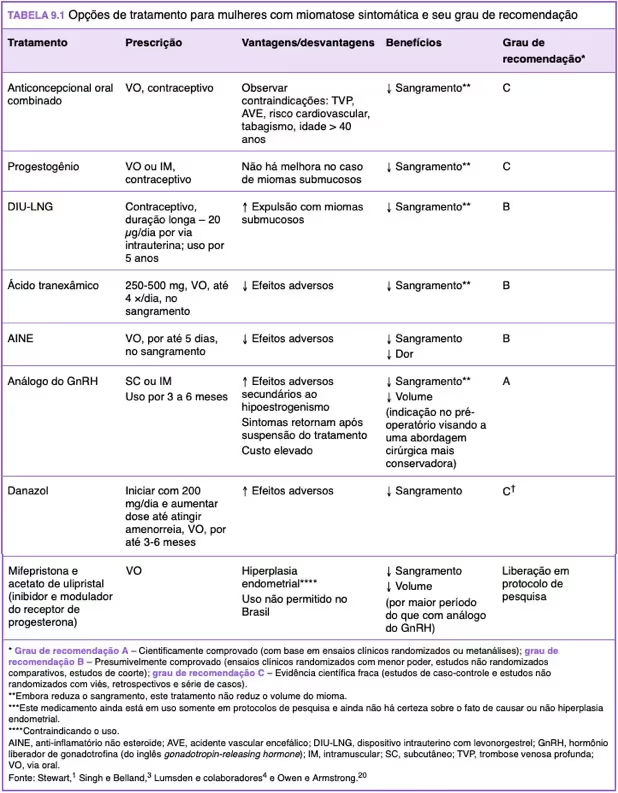
Tratamento Cirúrgico
O único tratamento definitivo que elimina a recorrência de leiomiomas é a Histerectomia, mas ela não é adequada em mulheres jovens sem prole definida, mulheres que não desejam retirar o útero ou mulheres sem condições clínicas para passar por uma cirurgia. Sendo assim, em casos com miomas que geram sintomatologia por compressão, uma opção à parte da Histerectomia é a Miomectomia.
A Miomectomia é a retirada dos miomas tendo como prioridade poupar o útero. A abordagem cirúrgica vai depender muito da localização e quantidade de tumorações, podendo ser por laparotomia, por laparoscopia ou por histeroscopia. É importante lembrar à paciente que a chance de recidiva é de 60%, ocorrendo geralmente de 3 a 5 anos após a cirurgia.
A Histerectomia, que se trata da retirada de todo órgão uterino, deve ser indicada em situações muito bem definidas. Essas são: presença de sintomas, falha no tratamento clínico com sangramento uterino anormal, prole constituída e/ou sem desejo de engravidar. Quando em mulheres com crescimento miomatoso pós-menopausa, é necessário que não haja história de reposição hormonal.
Uma nova opção cirúrgica para controle dos sintomas hemorrágicos é a Embolização da A. Uterina. Essa abordagem tende a reduzir a menorragia, o volume uterino e a dor pélvica compressiva em 90% dos casos a curto prazo. Apesar de ter complicações mais frequentes que a histerectomia, essas intercorrências são mais brandas. A embolização não deve ser indicada para mulheres que desejam engravidar, pois o menor suprimento sanguíneo pode comprometer a reserva ovariana.
Conclusão
A Miomatose Uterina é uma condição comum em mulheres em idade fértil. A clínica de sangramento uterino anormal e desconforto pélvico e/ou abdominal são os primeiros indícios da patologia. O seu diagnóstico é essencialmente baseado na história e exame físico, podendo ser complementado com USG. O tratamento é individualizado e possui tanto métodos medicamentosos quanto cirúrgicos/invasivos.
Leia Mais:
- Câncer de colo do útero: o que é, como prevenir, diagnosticar e tratamentos
- Candidíase vulvovaginal: como diagnosticar?
- Você domina a conduta da Endometriose?
FONTES:
- Passos, Eduardo P. Rotinas em Ginecologia. 7th edição.
- Bickerstaff, Helen, e Louise C. Kenny. Ginecologia: by TenTeachers. 20th edição. Thieme Brazil, 2019.





