A insolação é uma condição comum e que acomete pacientes com todos os tipos de pele. Em 2015, a incidência aproximada (≥ 1 episódio em período de 12 meses) entre indivíduos adultos foi de aproximadamente 31%.
Além disso, a insolação em pacientes com peles negras provavelmente é maior do que se imagina. Em estudo realizado por Bello et. al (2021), 50% dos indivíduos descentes de negros africanos caribenhos reportaram pelo menos um episódio ao longo da vida.
Para mais, ela é mais comum em adolescentes e jovens adultos, bem como em regiões mais próximas à linha do equador, onde a intensidade dos raios ultravioleta (UVB) é maior. Além disso, o risco também é maior em locais com maior altitude.
Por fim, ambientes com neve também apresentam maior risco de insolação, devido a neve refletir cerca de 90% dos raios solares. Bem como ambientes com areia, como praias, que também pela propriedade de reflexão dos raios em 15% a 30%, e locais com água, como praias e lagoas, que refletem de 5% a 20% dos raios solares.
O que é a Insolação?
A insolação é uma resposta aguda, transitória e inflamatória da pele ao excesso de radiação ultravioleta (UV) provenientes dos raios solares ou de meios artificiais, como fotodepilação e aparelhos de fototerapia. É uma condição autolimitada, com resolução em 3 a 7 dias.
Entretanto, a predisposição do indivíduo a sofrer com o problema reflete uma tendência genética ao desenvolvimento de câncer de pele melanoma e não melanoma. Assim, as orientações médicas acerca das medidas protetivas tornam-se fundamentais, em especial para estes indivíduos mais suscetíveis.
Fisiopatologia
O espectro de radiação determina o desenvolvimento do eritema observado na insolação. Comumente, o espectro da luz está relacionado ao espectro de absorção do cromóforo, molécula responsável pela absorção da luz. Assim, a onda que apresenta o espectro com maior capacidade de causar o eritema são os raios ultravioleta B (UVB).
Para mais, os raios ultravioleta A (UVA) também são capazes de causar eritema, entretanto, necessitam de doses 1.000 vezes maiores que as doses de raios UVB para cursar com essa lesão. O sol é uma fonte primária de raios UVA, e apenas 5% das emissões são de raios UVB. Entretanto, esses contribuem em mais de 80% com a formação do eritema.
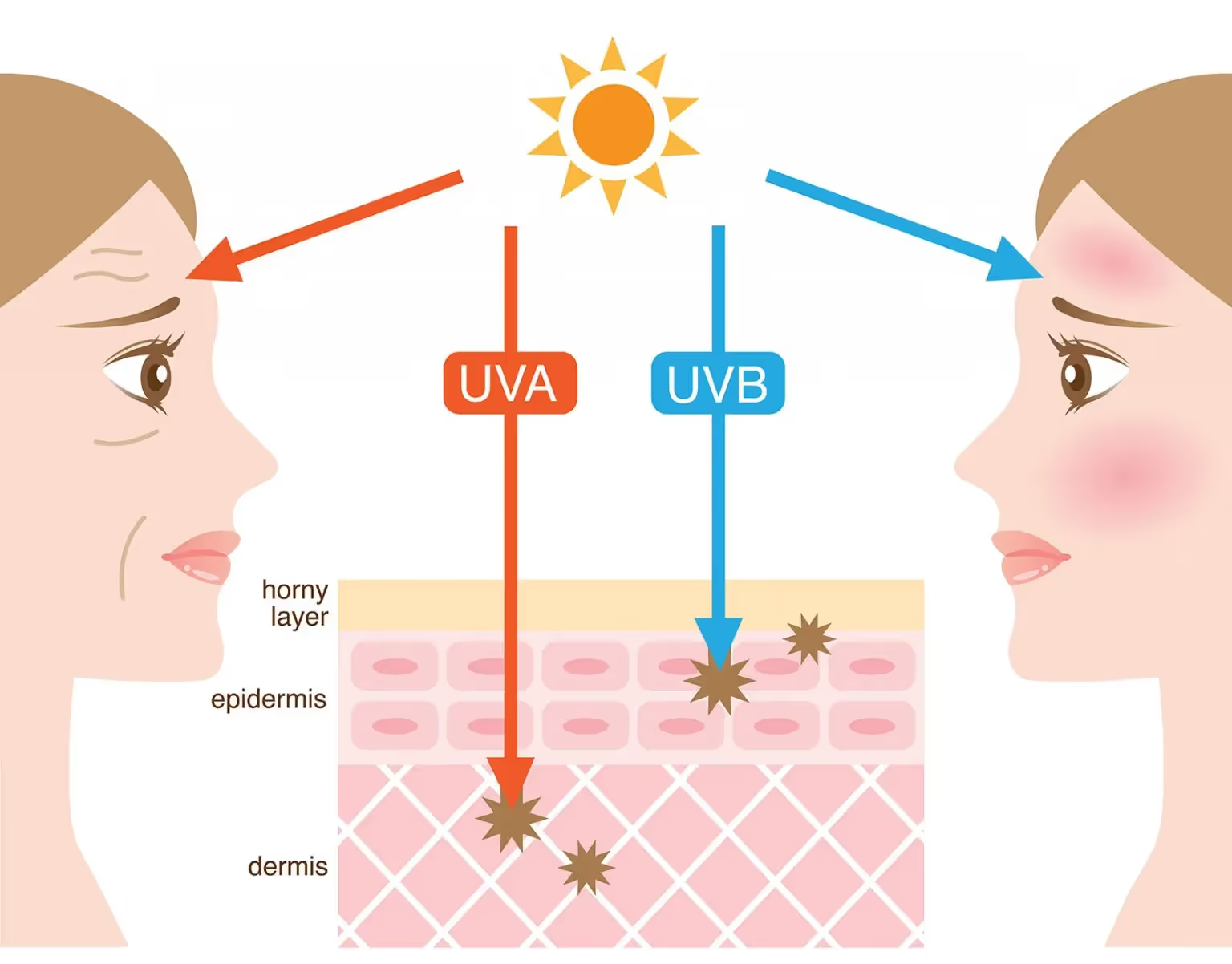
Os raios UVA penetram em camadas mais profundas da pele e, portanto, cursam com aumento dos melanócitos e corroboram com o processo de envelhecimento. Já os raios UVB penetram em camadas mais superficiais da pele e, por isso, cursam com o eritema característico da insolação.
Assim, o risco para queimaduras solares é maior quando a proporção de raios UVB para UVA está elevada. Isso ocorre predominantemente entre 11:00 e 15:00, em regiões próximas ao equador e nos meses de verão em países com latitudes mais altas.
Para mais, o processo inflamatório que envolve a insolação consiste na vasodilatação com aumento do fluxo sanguíneo, que tem início nos primeiros 30 minutos de exposição solar, e apresenta pico após 24 horas de exposição. Há também ativação das células endoteliais, e possível “descamação” da pele, que corresponde aos queratinócitos sofrendo apoptose por meio dos genes TP53.
O eritema costuma surgir após 3 a 6 horas de exposição solar, atingindo pico após 12 a 24 horas da exposição, e resolução em 72 horas. Há também infiltração de neutrófilos, com início após 3 horas de exposição aos raios UVB, com pico em 24 horas. Além disso, os mediadores inflamatórios prostaglandina e óxido nítrico são muito importantes no processo inflamatório da insolação.
Diagnóstico
O diagnóstico é baseado no quadro clínico, que pode variar de casos leves de eritema, até eritemas muito dolorosos e associados ao edema, aparecimento de vesículas e lesões bolhosas. Essas últimas, na maioria das vezes indicam presença de queimaduras de 2º grau superficiais.

Para mais, é possível que a insolação atinja graus mais severos, caracterizados pela presença de dor intensa, cefaleia, febre, náuseas e vômito. Entretanto, esses casos são mais raros. Alguns fenótipos conferem características que tornam o paciente mais suscetível, são eles a pele clara, olhos azuis e cabelos ruivos ou loiros.
Na prática clínica, questiona-se ao paciente sobre a tendência do desenvolvimento da insolação ou a tendência de “bronzear”, a fim de determinar o fototipo de Fitzpatrick do paciente. Observe a tabela abaixo para compreender os fenótipos existentes.
Tratamentos para Insolação
Como mencionado anteriormente, a insolação é uma condição autolimitada, com resolução dentro de alguns dias. Assim, não há drogas disponíveis no mercado para reversão do dano causado à pele, ou que aceleram o processo de regeneração. Por isso, o manejo da insolação consiste no controle da inflamação e da dor.
O paciente pode ser orientado a utilizar compressas frias, aloe vera e/ou anti-inflamatórios não esteroidais (AINEs). Recomenda-se também o uso de ibuprofeno, na dose de 400 a 800 mg, de três a quatro vezes por dia, para pacientes adultos.
Para mais, o tratamento deve ser feito no início do surgimento dos sintomas, e pode ser suspenso entre 24 a 48 horas após o início deles. Por fim, não se recomenda o uso de corticoides tópicos no tratamento da condição, visto que não há evidências clínicas de que essa medida seja benéfica ou acelere o processo de cura.
Já para pacientes com insolação severa, como a presença de bolhas, dor importante e sintomas sistêmicos, pode ser necessária a internação em ambiente hospitalar para terapia de reposição de fluidos e analgesia parenteral.
O uso de antibióticos nesses casos, como a sulfadiazina ou mupirocina 2% podem ser recomendados a fim de prevenir superinfecções bacterianas. Além disso, não é recomendado o uso de corticosteróides orais para o tratamento da insolação severa.
Prevenção

As medidas gerais de prevenção consistem em evitar exposição solar, usar roupas protetoras e usar protetor solar. É recomendado o uso de roupas com mangas compridas e bonés de aba longa, bem como vestimentas com materiais grossos e escuros, por conferirem maior proteção.
Além disso, orienta-se buscar proteção do sol entre os horários de 10:00 e 16:00, em que a luz solar é mais intensa. Para lactentes menores de 6 meses, não é recomendado que recebam luz solar diretamente.
E mais, é indicado o uso de protetor com fator de proteção solar (FPS) 30 ou mais, de forma regular, e sempre que o paciente realizar atividades em ambiente aberto. O protetor deve ser aplicado 15 a 30 minutos antes da exposição solar, e deve ser reaplicado a cada 2 horas.
Por fim, como dito anteriormente neste texto, o médico deve orientar o paciente com peles sensíveis à insolação sobre a importância da proteção solar, visto que essa sensibilidade é um marcador de suscetibilidade genética para o desenvolvimento de câncer de pele, e está associado com o desenvolvimento do melanoma em todas as idades.
Conclusão
A insolação é uma condição muito comum em pacientes com todos os tipos de pele, inclusive peles negras. Entretanto, alguns pacientes devem receber maiores cuidados com proteção solar, por apresentarem maiores risco de desenvolver câncer de pele. Por isso, compreender a importância das orientações de prevenção é fundamental na prática clínica.
Leia mais:
- Molusco contagioso: Fisiopatologia, Causas e Tratamento
- Dermatite atópica: sintomas, diagnóstico e tratamento
- Vitiligo: Etiologia, Diagnóstico e Tratamento
FONTES:
- BELLO, O., et al. Sunburn Prevalence is Underestimated in UK-Based People of African Ancestry. Clinical, cosmetic and investigational dermatology. vol. 14, n. 24, 24 Nov. 2021.
- YOUNG, A. R., TEWARI, A. Sunburn. 2022. UpToDate.




