O derrame pleural (DP) é uma manifestação clínica que gera sintomas como falta de ar e dor pleurítica (piora ao respirar) ou até sinais mais graves como tiragens intercostais.
Pode ocorrer por diversas doenças, tanto as de evolução benigna como maligna. Sendo assim, é muito importante que haja investigação da causa, a partir da avaliação das características do líquido. O tratamento do derrame pleural é feito com métodos que aliviam os sintomas, no entanto, se não houver correto manejo da etiologia, pode haver recidivas.
O que é derrame pleural e por que cai tanto em prova?
O derrame pleural é o excesso de líquido no espaço pleural (ocorre quando a produção é maior que a reabsorção), onde normalmente tem apenas uma fina camada de fluido que permite a correta expansão e retração dos pulmões dentro da caixa torácica.
O líquido pleural (LP) surge a partir do extravasamento de plasma de capilares da pleura, dos espaços intersticiais dos pulmões ou pela passagem de líquido peritoneal por pequenos orifícios do diafragma. Existem duas classificações para o LP, pode ser do tipo transudato (quantidade mínima de proteínas ou celularidade) ou exsudato (mais relacionado a processos inflamatórios, com alta celularidade e quantidade de proteínas).
As principais causas do derrame pleural estão associadas a doenças de base comuns na prática clínica, como insuficiência cardíaca congestiva (ICC), pneumonia e neoplasias. Na ICC, o líquido é geralmente um transudato, resultado do aumento da pressão hidrostática nos capilares pulmonares. Já nos quadros infecciosos - como a pneumonia - o líquido costuma ser um exsudato, devido à inflamação da pleura e aumento da permeabilidade capilar. Em pacientes com câncer, o derrame pode ser causado por invasão pleural direta, obstrução linfática ou processo inflamatório paraneoplásico, frequentemente configurando um exsudato.
A gravidade depende diretamente da causa subjacente e da quantidade de líquido acumulado. Pequenos derrames podem ser assintomáticos e transitórios, enquanto que derrames de grande volumes podem comprometer a mecânica ventilatória, levar à hipoxemia e exigir drenagem imediata.
O estudo de derrame pleural é extremamente importante para quem está se preparando para as provas de residência, diante da sua alta prevalência, da variedade de etiologias e à importância de uma abordagem diagnóstica sistemática. Saber diferenciar entre transudato e exsudato, interpretar exames e correlacionar com as doenças de base são habilidades clínicas fundamentais para todo médico, e é por isso que esse tema é tão frequentemente explorado nas questões das provas de residência.
Veja mais:
- Pneumologia: O que é, residência médica e mercado de trabalho
- ENARE ENAMED 2026: Vagas de residência médica em Pernambuco e Paraíba
- Melhores apps médicos para estudar e agilizar seus plantões
Sintomas de derrame pleural e quadro clínico típico
Os sintomas do derrame pleural variam conforme o volume de líquido acumulado, a velocidade de instalação e a doença de base. Em geral, os sintomas mais comuns são:
- Dispneia progressiva: que piora em posição supina e melhora ao sentar-se
- Dor torácica pleurítica: aguda, bem localizada, que piora com a respiração profunda, tosse ou espirro
- Tosse seca ou irritativa
- Febre e sintomas sistêmicos: mais frequentes nos derrames de origem infecciosa ou neoplásica
Além disso, o exame físico pode revelar:
- Redução do murmúrio vesicular e do frêmito tóraco-vocal
- Submacicez à percussão
- Diminuição da expansibilidade torácica do lado acometido
Quanto à evolução clínica, ela depende da causa subjacente do derrame pleural. Na insuficiência cardíaca, por exemplo, os sintomas geralmente são mais leves e respondem bem ao tratamento diurético. Enquanto que nos derrames parapneumônicos, a dor e febre não são mais proeminentes, podendo evoluir para complicações, como empiema, se não abordados precocemente. Nos casos tuberculosos ou neoplásicos, a dispneia pode ser mais persistente e o derrame tenderá a recidivar.
Além de diagnosticar corretamente, é essencial monitorar a evolução clínica e funcional, especialmente nos derrames mais complicados, infecciosos ou malignos, que necessitam de abordagem mais precoce e, quando necessário, de drenagem ou intervenções mais invasivas para evitar sequelas pulmonares permanentes.
Isso porque, quando não tratado adequadamente, o derrame pleural pode evoluir com espessamento pleural, formação de loculações e até fibrotórax, comprometendo a função pulmonar de forma crônica.
Diagnóstico do derrame pleural e como avaliar nos exames de imagem
Suspeita-se de derrame pleural quando o paciente tiver clínica e exame físico compatível com a doença. O diagnóstico é feito com Raio-X, tomografia ou USG (permite monitorização durante a toracocentese).
Após confirmar esta manifestação clínica, é necessário prosseguir para o diagnóstico etiológico. O primeiro passo é diferenciar se é do tipo transudato ou exsudato, e isso será feito através dos critérios de Light.
O derrame pleural de transudato possui causas sistêmicas, que geram hipoalbuminemia (baixa pressão oncótica) ou diminuem o retorno venoso (menor reabsorção), como a cirrose, insuficiência cardíaca ou nefroses. Enquanto isso, o derrame pleural de exsudato surge a partir de doenças locais, como pneumonias, neoplasias, infecções virais e embolia pulmonar.
Todo líquido pleural identificado como exsudato deve prosseguir a investigação etiológica com mais avaliações (citologia, culturas, taxa de glicose e marcadores de tuberculose), já os transudatos irão precisar de mais análises em casos específicos. Além disso, a avaliação por imagem é fundamental para o diagnóstico, quantificação e planejamento da abordagem do derrame pleural. Os principais métodos são:
Radiografia de tórax
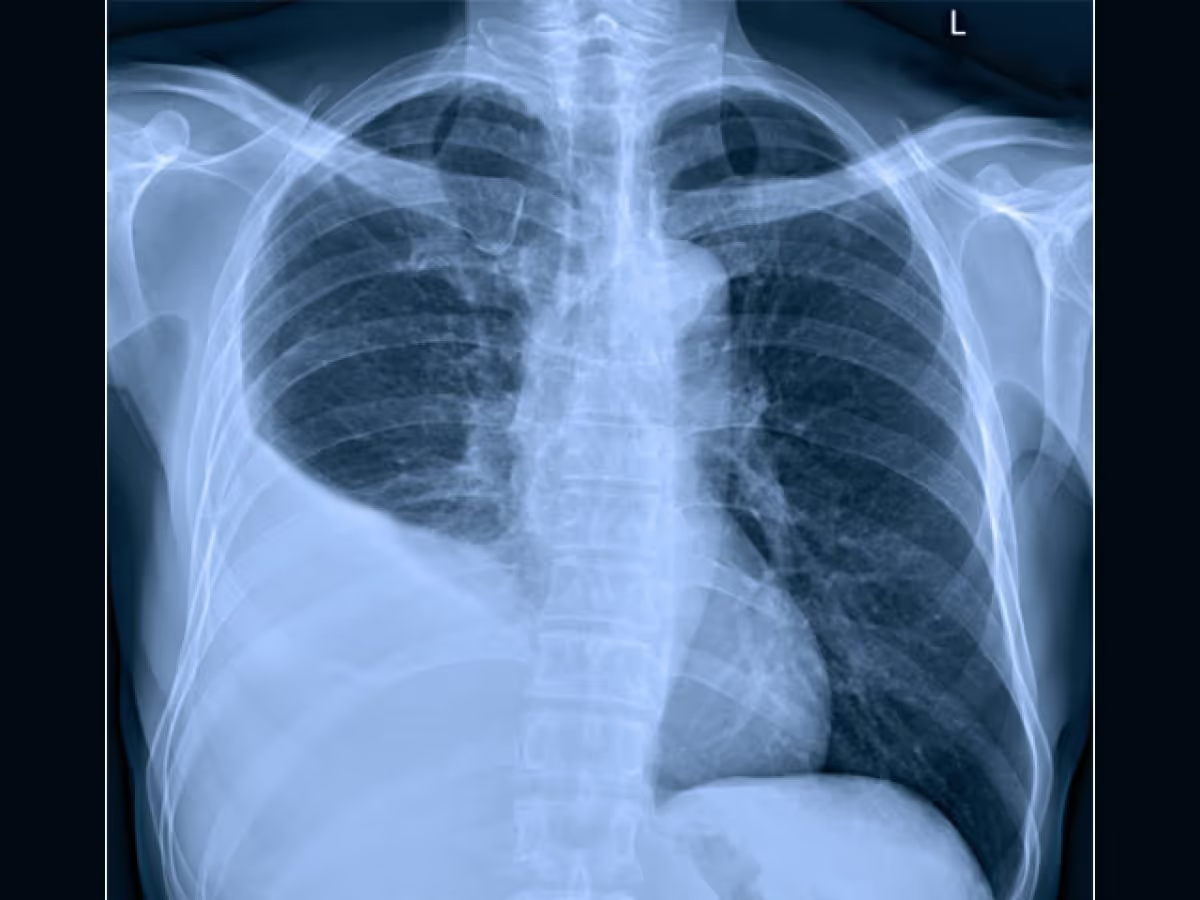
Geralmente é o exame inicial mais utilizado. Nesse exame, o derrame pleural se manifesta como velamento do seio costofrênico (geralmente o sinal mais precoce), opacificação da base pulmonar e, nos casos volumosos, pode haver desvio contralateral do mediastino.
Na radiografia de tórax em PA, são necessários pelo menos 200-250 mL de líquido para que o derrame seja visível. Enquanto isso, em perfil, é possível identificar volumes menores, a partir de 50 mL, e confirmar mobilidade do líquido.
Ultrassonografia
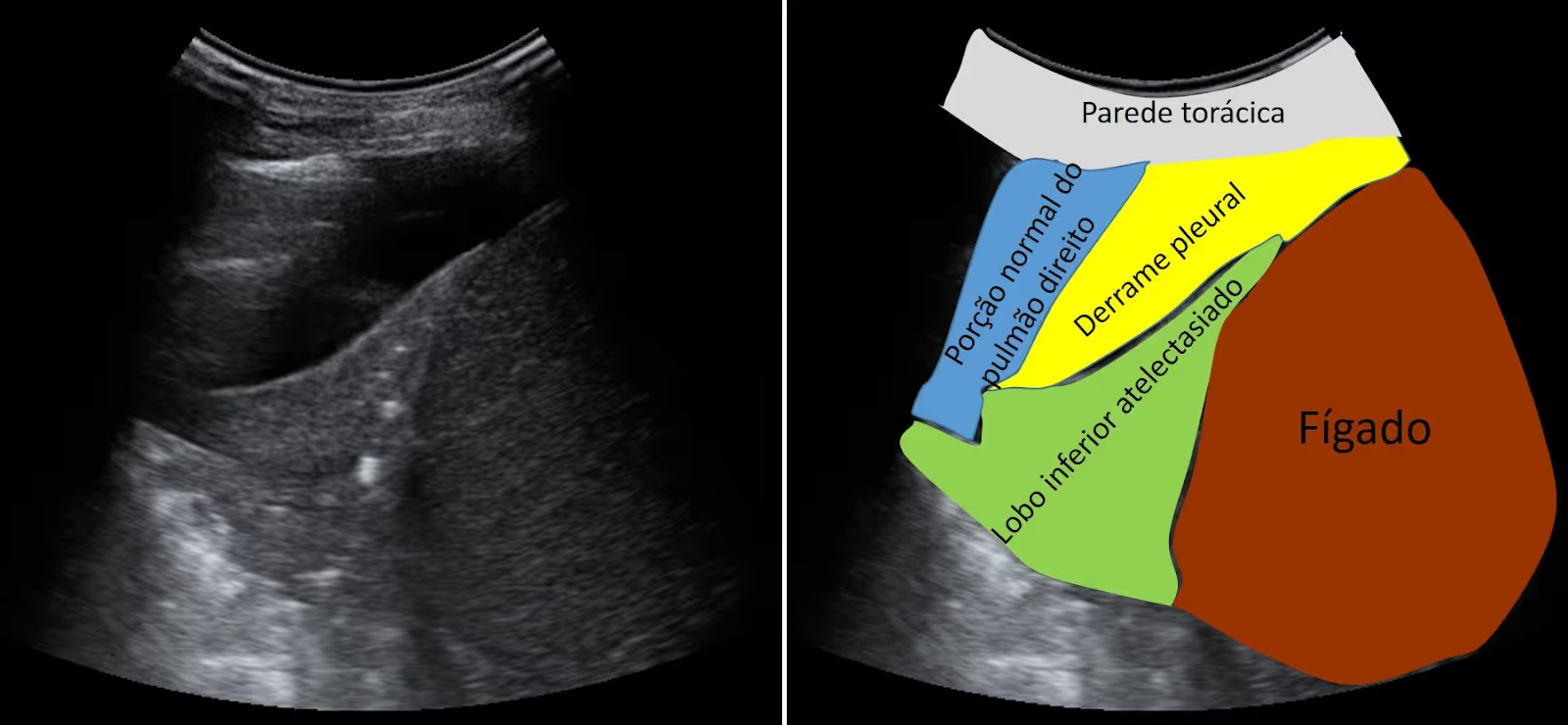
Possui uma sensibilidade superior à radiografia para detectar pequenos volumes (até 5-10 mL) e é especialmente útil para guiar as toracocenteses, localizar loculações, espessamentos pleurais e diferenciar líquido livre de outras massas.
Ademais, na USG é possível avaliar a ecogenicidade do líquido: líquidos anecoicos são mais compatíveis com transudato ou exsudato simples; líquidos mais ecogênicos ou com debris, sugerem exsudato complicado, empiema ou sangue.
Tomografia computadorizada
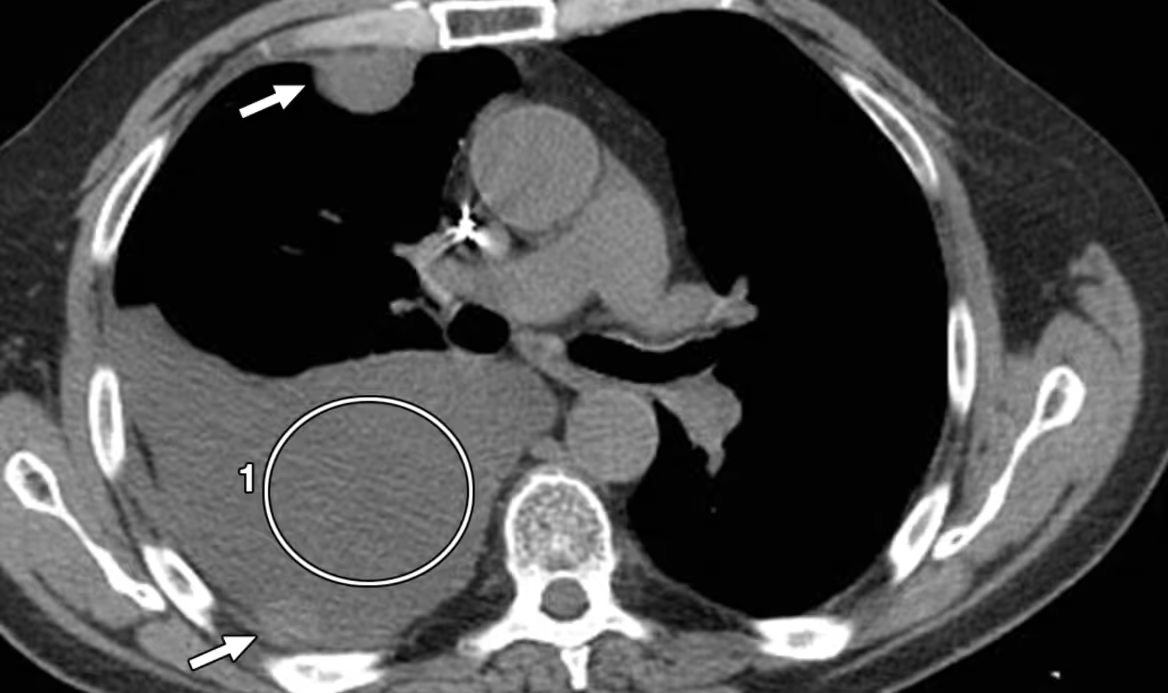
A tomografia computadorizada é o exame de imagem mais completo para avaliação anatômica da cavidade pleural e estruturas adjacentes. Ele é mais indicado nos casos em que há dúvida diagnóstica, suspeita de neoplasia ou abscesso pulmonar associado, derrames loculados ou persistência do derrame mesmo após tratamento.
Nele, o líquido aparecerá como uma hipodensidade na cavidade pleural, e é possível avaliar espessamento pleural, impregnação por contraste, massas associadas, espessamento septado e presença de ar (pneumotórax ou hidropneumotórax).
Dicas rápidas para mandar bem nas questões sobre derrame pleural
Nas provas de residência médica, é recorrente cobrar alguns pontos em questões que abordam o derrame pleural. Por isso, não se esqueça:
- Saiba muito bem a diferença entre transudato e exsudato através dos critérios de light, especialmente que a relação proteína pleural/sérica > 0,5 e DHL pleural/sérica > 0,6 indicam exsudato. A interpretação dos parâmetros bioquímicos do líquido pleural podem ser cobrados: glicose < 60 mg/dL e pH < 7,2 sugerem infecção bacteriana e necessidade de drenagem, assim como DHL muito elevado.
- O derrame parapneumônico pode ser classificado em simples, complicado e empiema, e seu entendimento é essencial para definir se o tratamento será apenas clínico ou se exigirá toracocentese ou drenagem.
- Simples: fluido límpido/exsudativo sem indicadores de gravidade. Focar em antibioticoterapia.
- Complicado: fluido turvo, pH <7,2, glicose <60 mg/dL, DHL elevado. Drenagem indicada
- Empiema: pus, cultura positiva. Aqui, a drenagem e o tratamento invasivo são indicados e essenciais.
- Toracocentese é obrigatório quando o derrame é unilateral, volumoso, sintomático ou com características atípicas para transudato.
- Raio-X em PA só detecta volumes acima de 200 mL, enquanto que o ultrassom é o exame de imagem mais sensível e consegue auxiliar no diagnóstico de loculações e empiemas. Idealmente, a TC de tórax deve ser mais reservada para os casos duvidosos, persistentes ou com suspeita de neoplasia ou tuberculose.
O derrame pleural representa uma manifestação clínica comum, com múltiplas etiologias e impacto significativo na função respiratória. Identificar precocemente os sintomas, diferenciar entre transudato e exsudato utilizando os critérios de Light e interpretar os exames de imagem são passos fundamentais para um diagnóstico preciso e uma abordagem eficaz. A correta condução do caso evita complicações como espessamento pleural e fibrotórax, que podem comprometer permanentemente a capacidade pulmonar do paciente.
Revise os temas que mais caem nas provas com o intensivo
Chegou a hora de dar um passo definitivo rumo à sua aprovação na residência médica.
Os Intensivos do Eu Médico Residente são sua reta final com foco absoluto no que realmente cai nas provas. Com conteúdo direcionado, revisão estratégica dos principais temas (como derrame pleural!), simulados inéditos e um cronograma eficiente, você vai chegar no dia da prova com segurança e domínio. Não perca tempo com revisões genéricas. Estude com quem sabe e o que cai. Acesse agora e garanta sua vaga:
Leia mais:
- Câncer de pulmão: causas, tipos, sintomas e tratamento
- Edema Agudo de Pulmão: causas, diagnóstico e tratamento
- DPOC descomplicada: Diagnóstico e condutas essenciais para gabaritar na residência
- Pneumonia adquirida em comunidade: fisiopatologia, diagnóstico e tratamento
- Inscrições abertas para o Enamed 2025; residência médica de acesso direto
Fontes:
- Manual de Medicina Harrison 20ª edição
- Derrame Pleural Parapneumônico e empiema Marchi, E., Lundgren, F., & Mussi, R. (2006)
- Bartter T, Santarelli R, Akers SM, Pratter MR. The evaluation of pleural effusion. Chest 1994; 106:1209-1214
- Broaddus VC, Light RW. What is the origin of pleural transudates and exudates? (editorial) Chest 1992; 102:658-659


.avif)


