O pênfigo é um grupo de doenças autoimunes raras que acometem principalmente a pele e as mucosas, com potencial de evolução crônica e debilitante. Apesar de sua baixa incidência, sua gravidade e complexidade justificam atenção especial na formação médica. Suas formas clínicas podem ser confundidas entre si e, diante disso, vamos ver imagens de cada uma delas para praticar o diagnóstico semiológico!
Pênfigo: o que médicos precisam saber sobre essa doença rara?
O pênfigo é uma condição dermatológica bolhosa relativamente rara, que tende à cronicidade, com prognóstico reservado. As bolhas são intraepidérmicas e decorrem do processo acantolítico, induzido por autoimunidade. Epidemiologicamente, ela tem preferência por adultos. Ela é considerada uma condição de evolução ilimitada, classificada em diferentes tipos, com variabilidade de antígenos.
O que desencadeia? Fatores genéticos e ambientais
O pênfigo afeta a camada cutânea, caracterizando-se pela formação de bolhas devido à perda de adesão entre as células da epiderme. A base do processo autoimune são os desmossomos, especialmente as desmogleínas, que são glicoproteínas transmembrana essenciais para a coesão celular. No pênfigo vulgar, os auto anticorpos se dirigem principalmente contra a desmogleína-3, enquanto no pênfigo foliáceo o alvo é a desmogleína-1.
A razão pela qual essas estruturas se tornam antigênicas ainda não é totalmente compreendida, mas acredita-se que há uma interação entre fatores genéticos e ambientais. Medicamentos como penicilamina e captopril, exposição a pesticidas e infecções podem ser gatilhos. A doença é mais comum em adultos entre 40 e 60 anos, e populações do interior do Brasil apresentam maior risco para formas específicas da doença, como o pênfigo foliáceo endêmico.
Tipos e sintomas do pênfigo: manifestações iniciais e formas graves
Existem 6 tipos de pênfigo, a depender do anticorpo e antígeno envolvido. São eles: pênfigo vulgar, pênfigo foliáceo, pênfigo induzido por fármacos, pênfigo paraneoplásico e o pênfigo IgA.
Pênfigo vulgar
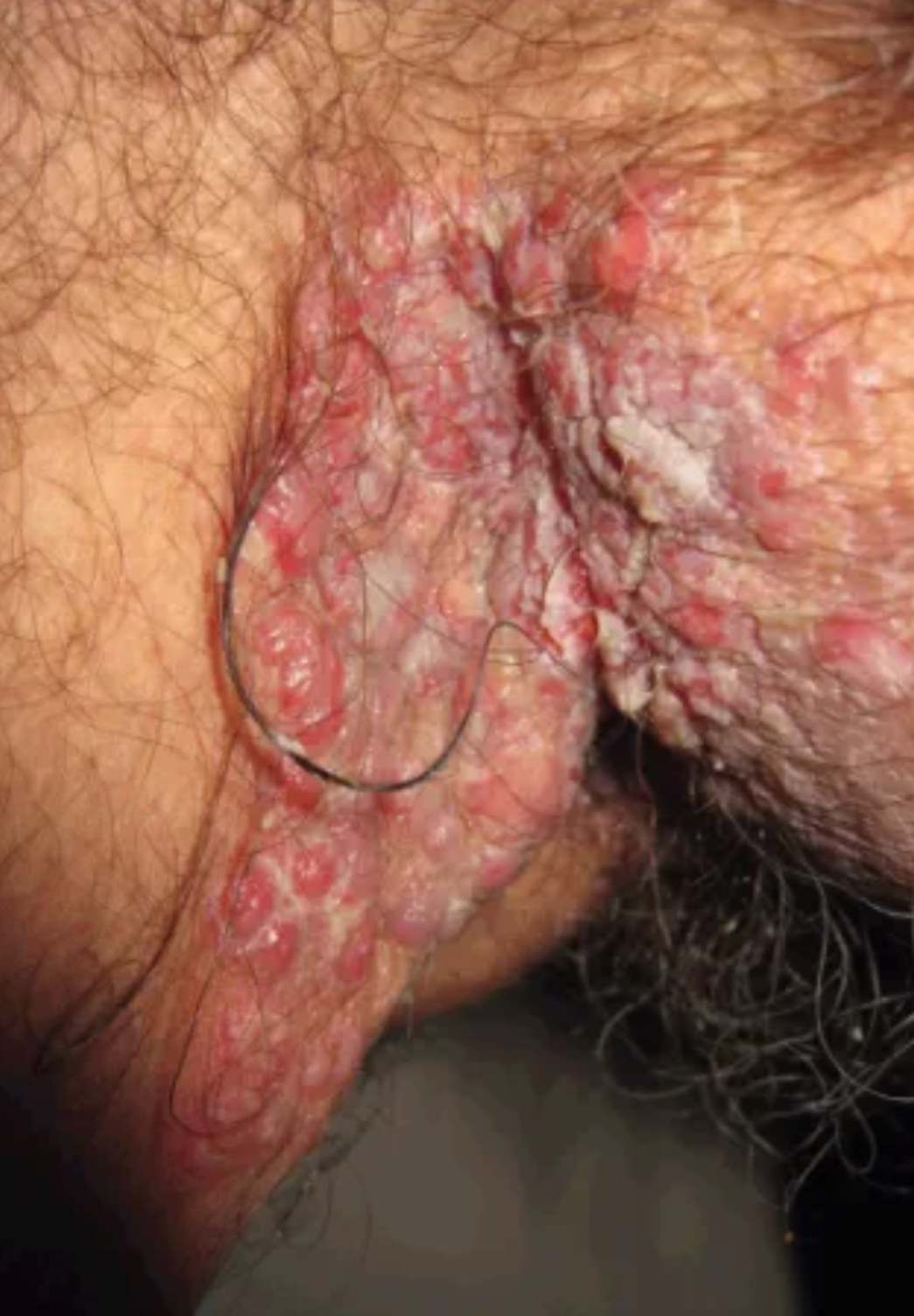
O pênfigo vulgar é a forma mais comum dentre as condições desse grupo. Ocorre mais frequentemente na idade adulta, em ambos os sexos e é mais comum na raça branca. Caso ocorra antes dos 20 anos, é mais comum no sexo feminino. O anticorpo envolvido é o IgG e os antígenos são a desmogleína 1 e a desmogleína 3. Existem ainda dois tipos específicos de pênfigo vulgar, que são os pênfigos vegetantes de Hallopeau e Neumann, mas eles são ainda mais raros.

A doença inicia, em geral, com bolhas na mucosa oral, podendo durar meses e ser confundida com estomatite aftosa. As bolhas orais são efêmeras, se rompem e podem ser muito dolorosas. Depois, surgem bolhas cutâneas, são pouco tensas, com crescimento centrífugo e tamanho variável, com tendência à generalização. Ao romperem, deixam grandes áreas erosivas exsudativas (aspecto de “bife sangrento”).

As formas especiais de pênfigo vulgar são o pênfigo vegetante de Hallopeau e o pênfigo vegetante de Neumann. O de Hallopeau é uma forma localizada e benigna, em que as lesões lembram as da piodermite vegetante. Se localiza em áreas de flexão, em aspecto vegetativo. Já o de Neumann, caracteriza-se por lesões vegetantes úmidas, com predileção pelas áreas de flexão, porém, seu início lembra o pênfigo vulgar, se tornando vegetante após a reparação.
Veja também:
- Saiba como é a rotina da residência em Dermatologia na UPE
- Residência em Dermatologia: O que é, residência médica e mercado de trabalho
- Confira a concorrência para residência médica do ENARE 2025
Pênfigo foliáceo
O pênfigo foliáceo é endêmico em algumas regiões de países sul-americanos, e tem ocorrência familiar, afetando inclusive crianças. No Brasil, tem elevada frequência nas populações rurais em estados do Sudeste e Centro-Oeste, sendo chamado de pênfigo brasileiro ou fogo selvagem. Além disso, parece ter grande componente genético. O anticorpo envolvido é o IgG e o antígeno é a desmogleína 1. Esse tipo é marcado pela fotossensibilidade.

O quadro se inicia com lesões na face, couro cabeludo e região esternal, de característica bolhosa, porém passageiras e pouco evidentes, sendo perceptível, geralmente, quando estão em aspecto vesicocrostoso, com intensa descamação em aspecto foliáceo. Na maioria dos casos, evolui para eritrodermia esfoliativa. Os pacientes podem relatar uma sensação de queimadura ou ardor, por isso a denominação “fogo selvagem”.
Pênfigo induzido por fármacos
A D-penicilamina é o principal fármaco causador, seguida pelo captopril, além da penicilina, rifampicina e outros inibidores da enzima conversora de angiotensina, como o enalapril. O anticorpo envolvido é o IgG e os antígenos são a desmogleína 1 e a desmogleína 3. Ele é mais frequentemente associado ao desencadeamento de pênfigo foliáceo do que pênfigo vulgar. É válido lembrar que a suspensão da substância não interrompe obrigatoriamente o processo.
Pênfigo herpetiforme
O pênfigo herpetiforme é raro, e responsável por afetar igualmente homens e mulheres, jovens e idosos. Prurido e lesões que simulam dermatite herpetiforme, ou seja, bolhas ou pápulas agrupadas em arranjo anular são características desse tipo. No mais, raramente as mucosas são acometidas.

Pênfigo paraneoplásico

O pênfigo paraneoplásico está relacionado com neoplasias benignas e malignas. O anticorpo envolvido é o IgG e os antígenos são a desmogleína 1 e 3, a plectina e a desmoplaquina I e II. Caracteriza-se por mucosite erosiva e dolorosa, de forma intensa e não responsiva à terapêutica. Além do mais, pode acometer outros órgãos como o pulmão e a traqueia, levando a óbito. As neoplasias mais associadas são o linfoma não Hodgkin e leucemia linfocítica crônica.
Pênfigo por IgA
O pênfigo por IgA é uma entidade rara responsiva à Dapsona. Ele é caracterizado por vesículas ou pústulas, em base eritematosa ou pele normal. Estas lesões agrupam-se, exibindo aspecto anular. Elas se localizam em áreas de dobras, nas laterais do tronco e na parte proximal dos membros. O pênfigo por IgA é mais comum nos idosos e o anticorpo envolvido é o IgA e o antígeno é a desmocolina 1.
Como diagnosticar? Biópsia, imunofluorescência e mais
O diagnóstico é levantado pela história clínica e pelo exame físico, sendo confirmado por histologia. No exame físico, com exceção de pênfigo por IgA, está presente o sinal de Nikolsky, deslocamento parcial ou total da epiderme quando a lesão de pele é pressionada com dedo ou objeto.

Na histopatologia são visualizadas bolhas intradérmicas e fendas decorrentes de acantólise, tendo células acantolíticas no seu interior. De preferência, realiza-se também imunofluorescência direta e indireta e citologia do líquido das bolhas para facilitar o diagnóstico. Esses exames laboratoriais não são mandatórios no diagnóstico do pênfigo.
Tratamento do pênfigo: imunossupressores e abordagem clínica
Nas fases graves da doença, o tratamento deve ser feito com elevadas doses de corticosteróide (Prednisona - 1 a 2 mg/kg), por um período maior do que 6 semanas. A dose deve ser aumentada (40 a 60 mg) se não houver resposta clínica após 4 ou 6 semanas de tratamento. Caso haja uma melhora clínica, depois de 6 semanas as doses devem baixar gradualmente (7 a 21 dias) até uma dose de manutenção.
Outra opção são os imunossupressores, os mais utilizados são: Metotrexato (20 mg, 1 vez/semana), Ciclofosfamida (100 mg/dia) ou Azatioprina (150 mg/dia). Nas formas não responsivas, pode-se fazer pulsoterapia com corticosteróide (Metilprednisolona, 500 mg a 1 g/dia durante 5 dias consecutivos) e/ou imunossupressor, em especial a Ciclofosfamida. Uma dose menor de ciclofosfamida ou corticosteroide oral é administrada entre os ciclos.
Outra opção de eficácia ainda maior é a utilização de pulsoterapia de imunoglobulina intravenosa na dose de 400 mg/kg/dia em infusão lenta (4 a 4,5 h) ou 2 g/kg/ciclo divididos em 3 dias a cada mês, até a remissão e, a partir daí, aumenta-se o intervalo em 2 semanas para cada novo ciclo. Esta eficácia é alcançada com cerca de 18 ciclos.
Os antimaláricos podem ser utilizados como coadjuvantes nas formas localizadas de pênfigo foliáceo. A sulfa está indicada nas formas por de pênfigo por IgA e herpetiforme. O Rituximabe tem sido utilizado com grande sucesso em casos refratários de pênfigo vulgar e foliáceo. Recomenda-se o seu uso semanal, por 4 semanas, IV, na dose de 375 mg/m2 de superfície corpórea, acompanhado da corticoterapia sistêmica.
Além disso, deve-se evitar exposição solar. Em caso de lesões refratárias aos tratamentos propostos, recomenda-se a pesquisa de eventual infecção viral concomitante, e, se confirmada, tratá-la conforme a etiologia.
Aprenda com especialistas: faça o extensivo Eu Médico Residente
A prova de residência médica exige do candidato não apenas conhecimento teórico, mas também a capacidade de interpretar e resolver questões de forma estratégica. Para garantir a sua aprovação na residência médica, não basta apenas estudar – é preciso um método eficiente e direcionado.
No Eu Médico Residente, oferecemos exatamente isso! Extensivos que estão numa plataforma de métricas, integrada com inteligência artificial, monta simulados e revisões personalizadas para otimizar seu desempenho. Além disso, nosso MedTrack atua como um mentor virtual, criando um cronograma de estudos ajustado às suas necessidades. Contamos também com um banco de mais de 60 mil questões comentadas, E-books detalhados, resumos, mapas mentais e flashcards.
Leia Mais:
- Vitiligo: o que é, como identificar e como tratar
- Hanseníase: fisiopatologia, sintomas, diagnóstico e tratamento
- Dermatomiosite: o que é, sintomas e tratamento
- Xeroderma Pigmentoso: entenda o que é e como tratar
- Molusco Contagioso: etiologia, quadro clínico e tratamento
FONTES:
- AZULAY, Rubem; et. al. Dermatologia. 7ª edição. 2017.
- Ingold CJ, Sathe NC, Khan MAB. Pemphigus Vulgaris. [Updated 2024 Mar 1]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-.
- Messersmith L, Krauland K. Pemphigus Vegetans. [Updated 2023 Jun 26]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-.





