A tendinite patelar é uma condição musculoesquelética caracterizada pela inflamação e degeneração do tendão patelar, uma estrutura essencial para a função extensora do joelho. Essa patologia é mais prevalente em atletas que realizam movimentos repetitivos de salto e corrida, mas também pode acometer indivíduos não atletas submetidos a sobrecargas excessivas. Apesar da terminologia sugerir um processo inflamatório, sabe-se que o componente degenerativo (tendinose) é o principal achado histopatológico, indicando a necessidade de abordagens terapêuticas que vão além do simples controle da inflamação.
Síndrome do joelho do saltador: entenda a tendinite patelar
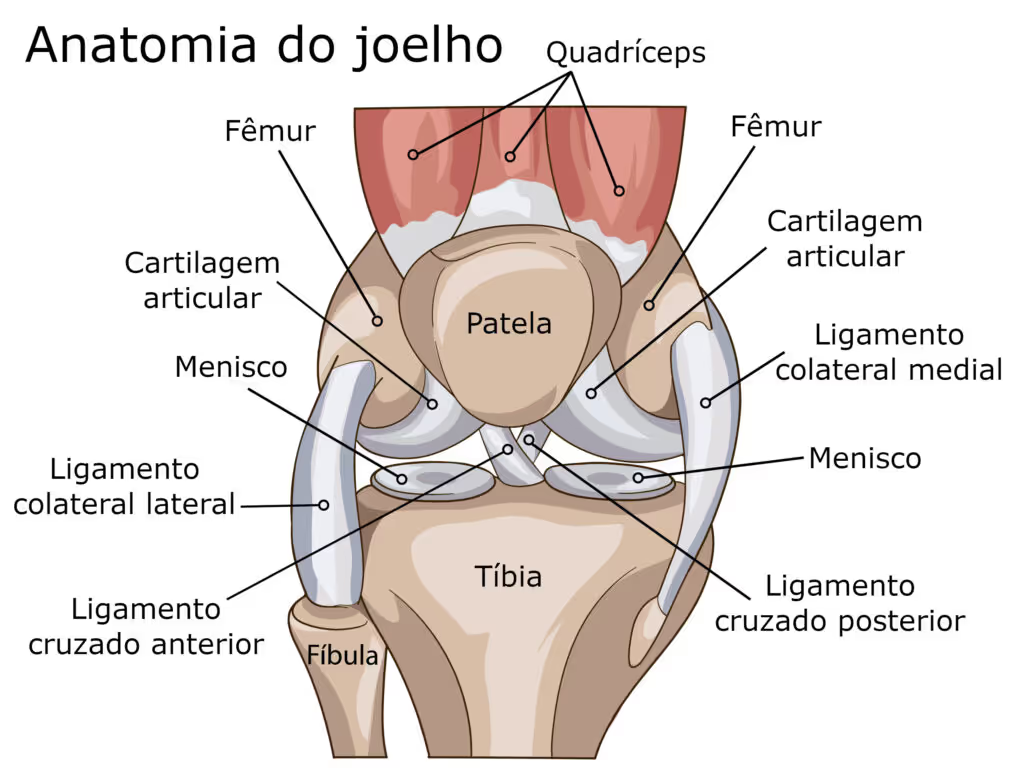
O termo "síndrome do joelho do saltador" descreve clinicamente a tendinopatia patelar em atletas submetidos a sobrecarga repetitiva durante saltos e desacelerações bruscas. A patologia envolve a falha do tendão em se adaptar adequadamente aos estímulos mecânicos impostos, resultando em lesão progressiva. As áreas mais comumente acometidas são a inserção proximal do tendão no polo inferior da patela, a região central do tendão e, menos frequentemente, a inserção distal na tuberosidade tibial anterior.
A classificação clínica de Blazina et al. (1973) define a evolução da tendinopatia em quatro estágios:
- Estágio I: dor após a atividade, sem prejuízo funcional.
- Estágio II: dor durante e após a atividade, mas sem limitação significativa.
- Estágio III: dor persistente, com limitação do desempenho esportivo.
- Estágio IV: ruptura parcial ou completa do tendão.
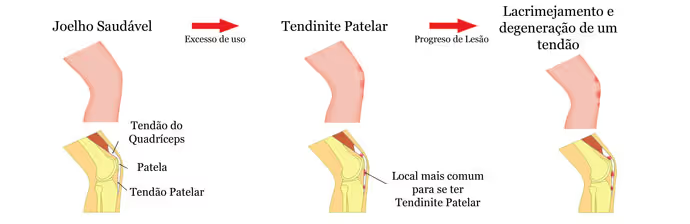
Sobrecarga mecânica e microtraumas: como surge a lesão?
O tendão patelar é submetido a forças de tração que podem ultrapassar cinco a sete vezes o peso corporal durante movimentos explosivos, como saltos e mudanças bruscas de direção. Em condições normais, adapta-se a essas cargas através de remodelações estruturais da matriz extracelular, promovendo o fortalecimento das fibras colágenas.
No entanto, quando as forças são excessivas ou aplicadas repetidamente sem o tempo de recuperação adequado, o processo adaptativo torna-se insuficiente, levando à ocorrência de microrrupturas na estrutura colágena. O acúmulo dessas lesões microscópicas inicia um ciclo vicioso de degeneração progressiva e desorganização fibrilar, que compromete a integridade funcional do tendão. Diversos fatores contribuem para esse processo.
Fatores extrínsecos
Entre os fatores extrínsecos, destacam-se o aumento súbito da intensidade ou volume de treinamento, o treinamento em superfícies inadequadas (muito duras ou muito macias), o uso de técnica esportiva incorreta e calçados inadequados que não oferecem suporte adequado ao impacto.
Fatores intrísecos
Já os fatores intrínsecos incluem desalinhamentos biomecânicos, como joelho valgo, pé plano ou excesso de pronação do retropé. Além da deficiência de flexibilidade em grupos musculares importantes como os isquiotibiais e o quadríceps; e da fraqueza dos músculos estabilizadores do quadril, o que altera a biomecânica de descarga de forças sobre o tendão.
Veja também:
- Residência em Ortopedia e Traumatologia: O que é, o que estuda, rotina e mercado de trabalho
- Residência Médica no Ceará: quais vagas e cronograma dos editais?
- Subespecialidade clínicas: quais são elas e qual a remuneração
Tendinite patelar: principais sintomas e sinais de alerta
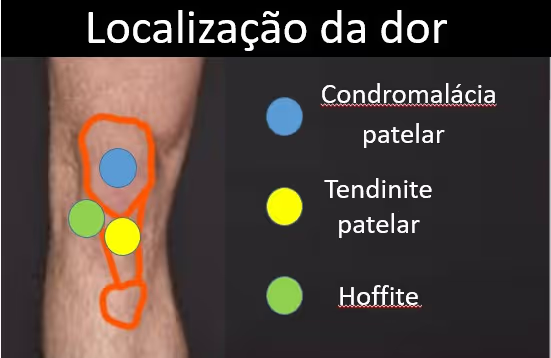
A apresentação clínica da tendinite patelar é predominantemente insidiosa, com dor localizada na região anterior do joelho, mais especificamente no polo inferior da patela, local de inserção do tendão patelar.
No início do quadro, a dor é percebida apenas após a prática de atividades intensas, especialmente aquelas que envolvem salto ou corrida. À medida que o processo degenerativo avança, a dor passa a ocorrer durante a execução das atividades físicas e, em estágios mais avançados, pode persistir mesmo em repouso.
As atividades que exigem contração excêntrica do quadríceps, como subir e descer escadas ou agachar, tendem a agravar o desconforto. Além disso, longos períodos de imobilidade, como permanecer sentado, podem desencadear rigidez articular e piora dos sintomas.
Outros sinais clínicos importantes incluem a sensibilidade aumentada à palpação do polo inferior da patela, presença de edema local discreto, endurecimento ou espessamento do tendão e, frequentemente, redução da força e do controle motor durante a realização de gestos esportivos. Em fases mais avançadas, pode-se observar rigidez matinal ou após períodos prolongados de inatividade, denotando comprometimento funcional mais significativo.
O reconhecimento precoce desses sinais e sintomas é fundamental para o diagnóstico e tratamento adequados, visando prevenir complicações como a ruptura parcial ou completa do tendão.
Como diagnosticar? Exames e critérios
O diagnóstico da tendinite patelar é eminentemente clínico, baseado em uma anamnese detalhada e no exame físico minucioso. A dor desencadeada pela resistência ativa da extensão do joelho ou pela palpação do polo inferior da patela constitui achado clássico e altamente sugestivo da condição. Em muitos casos, a história de dor insidiosa relacionada a atividades esportivas ou movimentos repetitivos de carga no joelho contribui significativamente para a suspeição diagnóstica.
Exames de imagem são utilizados para confirmar a hipótese clínica e avaliar a gravidade da tendinopatia. A ultrassonografia musculoesquelética é uma ferramenta acessível e dinâmica, capaz de demonstrar espessamento tendíneo, áreas hipoecóicas correspondentes à degeneração da matriz extracelular e sinais de neovascularização.
A ressonância magnética, considerada o padrão-ouro para avaliação das tendinopatias, proporciona uma análise detalhada das alterações estruturais do tendão, detectando espessamento, irregularidade das fibras e, em estágios mais avançados, sinais de degeneração mucóide e edema ósseo subcondral. Abaixo, uma imagem típica de ressonância magnética em tendinite patelar.
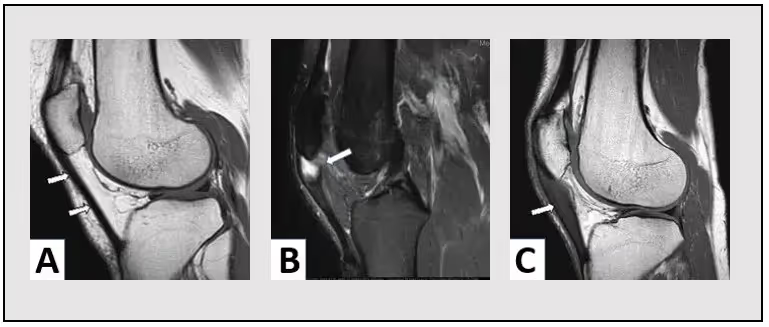
Além das modalidades de imagem, instrumentos clínicos como o Victorian Institute of Sport Assessment – Patella (VISA-P) têm sido empregados para mensurar a gravidade da sintomatologia e acompanhar a resposta ao tratamento. O VISA-P é um questionário validado que avalia dor, função física e capacidade esportiva, auxiliando na tomada de decisão terapêutica ao longo da evolução clínica do paciente.
Tratamento da tendinite patelar: do conservador à cirurgia
O manejo da tendinite patelar inicia-se, na maioria dos casos, com medidas conservadoras, reservando-se a intervenção cirúrgica apenas para situações refratárias. Inicialmente, recomenda-se o repouso relativo e a modificação das atividades, reduzindo-se os movimentos que exacerbam a dor, mas evitando a interrupção completa das funções articulares.
A reabilitação física é fundamental, com destaque para os programas de exercícios excêntricos, que apresentam alta eficácia na promoção da remodelação tendínea; exercícios isométricos também são indicados nas fases iniciais para o controle da dor. Modalidades adjuvantes, como a terapia por ondas de choque extracorpóreas (ESWT) e a eletroterapia, podem ser consideradas em casos que não respondem adequadamente ao tratamento convencional.
O uso de AINEs é recomendado para alívio sintomático, embora seu efeito sobre a patologia tendínea seja limitado. Em casos selecionados, podem ser realizadas infiltrações com plasma rico em plaquetas ou corticosteróides, ainda que haja controvérsias na literatura quanto à eficácia dessas intervenções a longo prazo.
Quando o tratamento conservador não proporciona melhora clínica satisfatória após um período de 6 a 12 meses, a abordagem cirúrgica deve ser considerada. As técnicas cirúrgicas incluem o desbridamento aberto ou artroscópico do tecido tendíneo degenerado, visando estimular a regeneração local, e, nos casos de rupturas parciais extensas, a necessidade de procedimentos de reforço, com reparação ou reconstrução tendínea.
Em geral, o prognóstico da tendinite patelar é favorável quando o tratamento é conduzido de maneira adequada, embora o retorno completo às atividades esportivas possa demandar vários meses de reabilitação intensiva e monitorada.
Aprenda com especialistas: faça o extensivo Eu Médico Residente
A prova de residência médica exige do candidato não apenas conhecimento teórico, mas também a capacidade de interpretar e resolver questões de forma estratégica. Para garantir a sua aprovação na residência médica, não basta apenas estudar – é preciso um método eficiente e direcionado.
No Eu Médico Residente, oferecemos exatamente isso! Extensivos que estão numa plataforma de métricas, integrada com inteligência artificial, monta simulados e revisões personalizadas para otimizar seu desempenho. Além disso, nosso MedTrack atua como um mentor virtual, criando um cronograma de estudos ajustado às suas necessidades. Contamos também com um banco de mais de 60 mil questões comentadas, E-books detalhados, resumos, mapas mentais e flashcards.
Leia Mais:
- Osteoporose: fisiopatologia, classificação e sintomas
- Síndrome da pessoa rígida: o que é, sintomas e tratamento
- Síndrome do imobilismo: entenda o que é, como tratar e como prevenir
- Tendinite: entenda o que é, diagnóstico e tratamento
- Osteoartrite: o que é, fisiopatologia, sintomas e tratamento
FONTES:
- KHAN, K. M. et al. Patellar tendinopathy: Some aspects of basic science and clinical management. British Journal of Sports Medicine, v. 32, n. 4, p. 346–355, 1998.
- VAN DER WALT, L. et al. Clinical and imaging findings of patellar tendinopathy: A systematic review. Clinical Anatomy, v. 35, n. 1, p. 5-16, 2022.
- FREDERICSON, M. et al. Update on the management of patellar tendinopathy. Current Reviews in Musculoskeletal Medicine, v. 13, n. 4, p. 479–486, 2020.
- VISSER, E. et al. Rehabilitation and return to sport after patellar tendinopathy: A systematic review. BMJ Open Sport & Exercise Medicine, v. 9, n. 1, e001512, 2023.
- ZAFIRIDIS, I. et al. Patellar Tendinopathy: Current Concepts and Treatment Options. Cureus, v. 15, n. 3, e35792, 2023.




